 月前列腺MRI.docx
月前列腺MRI.docx
- 文档编号:24429796
- 上传时间:2023-05-27
- 格式:DOCX
- 页数:41
- 大小:883.12KB
月前列腺MRI.docx
《月前列腺MRI.docx》由会员分享,可在线阅读,更多相关《月前列腺MRI.docx(41页珍藏版)》请在冰豆网上搜索。
月前列腺MRI
写在课前的话
磁共振(MRI)检查是前列腺癌影像学检查的重要组成部分。
随着对于前列腺癌研究的深入以及MRI技术的发展,临床上前列腺MRI的应用范围越来越广泛。
除了对于分期的预测外,辅助前列腺癌的诊断、对肿瘤恶性程度的预测、对治疗选择的影响以及MRI引导下前列腺穿刺活检均是目前泌尿外科关注的方向。
本次课程就MRI在前列腺癌诊断中的应用相关内容进行介绍。
一、前列腺解剖
(一)前列腺形态
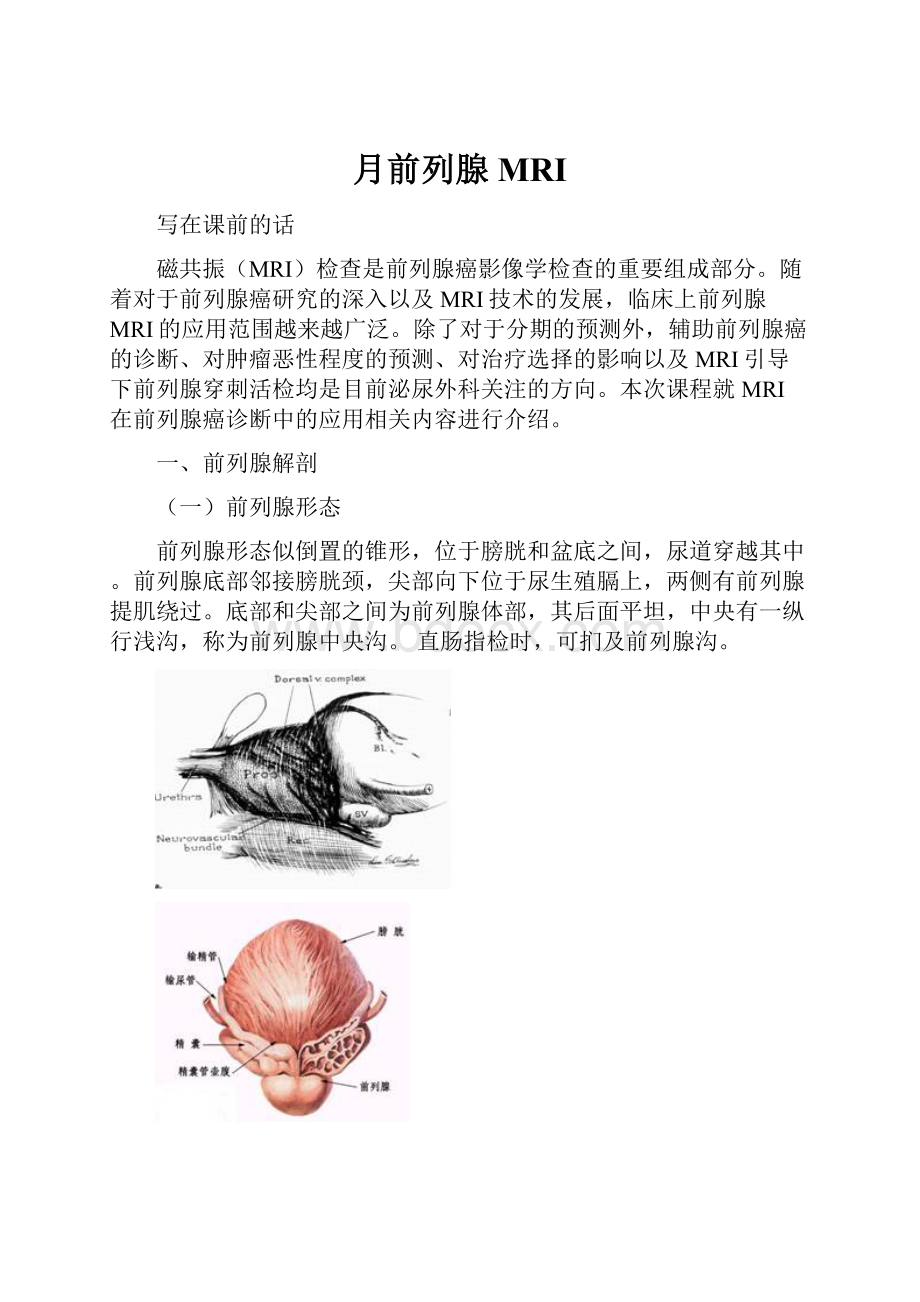
前列腺形态似倒置的锥形,位于膀胱和盆底之间,尿道穿越其中。
前列腺底部邻接膀胱颈,尖部向下位于尿生殖膈上,两侧有前列腺提肌绕过。
底部和尖部之间为前列腺体部,其后面平坦,中央有一纵行浅沟,称为前列腺中央沟。
直肠指检时,可扪及前列腺沟。
上图为前列腺结构示意图,可见上面是膀胱,在前列腺后方为直肠。
神经血管束在前列腺的后外方自上而下走行。
前方和两侧为前列腺静脉丛,尿道自前列腺穿越而过。
(二)前列腺组成
前列腺是由腺组织、肌组织及纤维成分构成的不均匀的实质性器官。
表面包有筋膜鞘,称为前列腺筋膜囊。
前列腺静脉丛位于前列腺筋膜囊与前列腺之间,主要围绕在前列腺外侧及前方。
神经血管束沿前列腺周围组织的后外方自上而下走行。
上图可见前方两侧有前列腺静脉丛林,两侧为肛提肌。
(三)前列腺被膜
前列腺没有真正的被膜,所谓被膜,是指前列腺外周一层较致密的纤维肌肉间质,包绕在前列腺的后外表面,前列腺炎肿胀时压迫该处,引起疼痛,如前列腺脓肿破溃,一般向上溃入膀胱。
前列腺外周带及中央带的末段腺泡与被膜相邻。
被膜是前列腺有无腺体外侵犯的重要标志。
(四)前列腺分区
前列腺分为四区。
中央区位于膀胱颈下方,前列腺前括约肌后方及后外侧面,正常约占1/3,呈楔形,尖段为精阜。
周围区正常约占3/4,在精阜以上包绕中央区,在精阜远端与下段尿道直接接触,形成前列腺尖部。
移行区较小,占5%-10%,在精阜以上水平围绕尿道前列腺部的两侧及腹侧,末段腺泡与前部的纤维间质紧密相接。
尿道周围区仅指尿道周围组织。
上图为前列腺分区示意图。
可见前方主要是肌肉和纤维间质成分,体内腺体很少。
在尿道周围有尿道周围区,两侧是移行区。
前列腺中央带后外方是前列腺后外周带。
上图可见围绕尿道的是尿道周围区。
尿道自前列腺穿过,在这里还有输精管。
二、前列腺恶性肿瘤分类
前列腺的恶性肿瘤分为上皮来源肿瘤和非上皮来源肿瘤。
其中上皮来源肿瘤包括腺癌、鳞癌、和移行上皮癌。
非上皮来源肿瘤包括脂肪肉瘤、血管肉瘤和恶性淋巴瘤等。
前列腺癌特指来源于前列腺腺泡上皮的腺癌,约占前列腺恶性肿瘤的95%。
前列腺癌常呈多灶性生长,肿瘤呈明显异质性,约75%发生在外周区,15%发生在中央区,10%-15%发生在移行区。
三、前列腺癌的概述
(一)流行病学特点
前列腺癌是一种与年龄显著相关的老年性疾病,40岁后发病率缓慢上升,约85%发生在65岁以上,高峰年龄在60-70岁。
在80岁以上的老年人尸检发现前列腺癌的阳性率约为75%左右。
(二)临床表现
前列腺癌的症状缺乏特异性。
病人可以表现出排尿困难、尿频等,与前列腺增生的症状相仿。
当病变晚期,侵犯膀胱、精囊腺、直肠时可以有血尿、血精、排尿、排便困难等症状。
部分病人以骨转移、骨痛为首发症状。
(三)诊断
在我国,随着生活方式的西方化以及PSS检查的普遍,前列腺癌的发病率有上升趋势。
前列腺癌预后相对较好。
在美国,前列腺癌五年生存率可以达到98%以上。
但在我国,由于多数前列腺癌病人发现时已处于病程晚期,其五年生存率远低于发达国家水平。
早期合理诊疗对于改善预后具有重要价值。
FDA1994年将血清前列腺特异性抗原应用于前列腺癌的筛查,PSA检查是目前早期诊断前列腺癌以及早期检查复发的最重要手段。
直肠指检可以发现局部较晚期的前列腺癌,敏感性欠佳,但是通过直肠指检可以发现一部分PSA正常的前列腺癌。
(四)临床分期
前列腺癌的临床分期可分为临床早期和临床晚期。
临床早期主要指I期,即组织学检查偶尔发现前列腺癌和Ⅱ期的病例,即肿瘤局限在包膜内。
早期的病例可以行前列腺根治性切除术和近距离放疗。
目前认为,对于一期的病人还可以采取观察的方法。
临床晚期指Ⅲ期和Ⅳ期。
Ⅲ期肿瘤突破包膜,侵犯周围脂肪、膀胱颈、精囊腺和尿道。
Ⅳ期肿瘤有转移,包括局部淋巴结或者远处转移。
Ⅲ期和Ⅳ期的病人没有外科手术指征。
(五)影像学检查方法
前列腺癌的影像学检查方法主要包括CT、超声和磁共振检查。
经腹超声仅能观察前列腺大小,对于前列腺内的病变显示欠佳。
经直肠腔内超声检查可以检查出部分前列腺癌,并且可以用于超声引导下的前列腺穿刺活检。
1、CT的诊断效能
CT扫描软组织分辨率低,平扫及增强均不能显示前列腺各区。
除含黏液或坏死低密度区外,CT难以发现局限在包膜内的癌灶。
CT只能显示晚期前列腺癌的外侵及转移表现。
肿瘤侵及周围脂肪、精囊腺、直肠、膀胱等时,CT可显示相应脂肪密度增高,精囊角不对称,直肠前脂肪间隙内软组织密度,膀胱壁不规则增厚等征象。
因此,CT一般用于术后或化疗后复查。
上图可见左侧外周带以及部分中央腺体区域密度不均匀,可见一均匀强化的结节,其内为低密度区域。
左侧被膜模糊,并且有向外喷出的趋势。
这例患者后经手术证实为前列腺癌。
2、经直肠腔内超声的诊断效能
经直肠腔内超声诊断前列腺癌有一定的价值。
彩色多普勒超声可显示前列腺内血流,从而显示灰阶成像不能显示的肿物。
总体而言,超声成像诊断前列腺癌的特异性偏低,经直肠超声导引下针吸活检有助于取得组织学诊断。
(1)经直肠腔内超声检查分型
前列腺癌在直肠腔内超声的表现分为两型,弥漫分布型和结节型。
弥漫分布型,表现为前列腺增大,不规则,包膜不完整,腺体回声杂乱,可呈不均匀分布的点状、斑片状强回声,或多处片状低回声。
在前列腺旁可出现异常肿块或膀胱颈、精囊腺等受侵的表现。
结节型前列腺癌表现为邻近包膜或隆起于包膜表面的结节,多呈低回声,部分可突破包膜,探头压迫时触感较硬。
上图为前列腺癌患者经直肠腔内超声图,可见前列腺内部回声欠均匀,彩色多普勒超声显示腺体内有丰富的血流信号。
上图为经直肠腔内超声图,上两幅可见前列腺腺体内弥漫回声不均匀。
前列腺体积增大,有丰富的血流信号。
下面这两幅图为前列腺癌病人图像,可见膀胱、前列腺。
在前列腺的内腺和外腺间,分界较清楚。
前列腺内腺的回声稍欠均匀,内腺内可见小囊变区。
前列腺增大,向上突入膀胱腔内。
(2)经直肠腔内超声局限性
部分患者表现为血清前列腺特异性抗原明显增高或持续升高,而超声检查无明显异常回声,需经超声引导下穿刺活检才有可能被发现证实。
这与癌肿体积较小、或呈等回声、或肿瘤被前列腺增生结节的声像图掩盖等有关。
比较分析三种影像学方法(CT、超声、MRI)在诊断前列腺癌中各自的优缺点。
四、MR常规成像
(一)MRI的诊断效能
MRI软组织分辨率高,能较好显示前列腺解剖分区。
MRI可多断面成像,有助于观察前列腺与周围结构的关系。
直肠内线圈及高场强能进一步提高图像信噪比及分辨率。
此外,MRI具有多种功能成像方法,可以从分子生物学水平提供更多的诊断信息。
上图为磁共振成像前列腺图片。
前列腺外周带在T2加权成像上表现为明显均匀的高信号。
中央腺体区呈低信号,前方可见纤维肌肉间质。
前列腺外周带癌在T2WI图像上通常呈较低信号,这主要由细胞密度增加和前列腺腺管减少引起。
T2WI上肿瘤区域的信号减低程度与其Gleason评分相关。
高Gleason评分的癌灶往往信号强度更低,这可能是由于更甚程度的细胞增殖及腺体结构的破坏。
T1WI可观察到前列腺轮廓,但前列腺外周带和中央腺体区南移。
T2WI中可清楚的看到前列腺的中央腺体区和外周带,左侧外周带信号减低,并且外周带与中央带,中央腺体区之间的分界欠连续。
病理证实这是左侧外周带的前列腺癌,可见密集的癌细胞和腺管结构破坏。
(二)MRI诊断前列腺癌
MRI显示肿瘤突破前列腺被膜、精囊腺、神经血管束、直肠、膀胱、盆底肌肉侵犯等均优于CT,对骨转移敏感。
前列腺癌骨转移以成骨性转移为主,T1WI呈低信号,T2WI呈中高信号。
MR显示肿瘤外侵情况包括突破包膜,神经血管束侵犯,精囊侵犯,膀胱侵犯,盆底肌侵犯,直肠侵犯,淋巴结转移,骨转移等。
上图可见前列腺外周腺体区域信号减低,后方前列腺被膜欠光整,肿瘤突破向外生长。
上图肿瘤主要位于左侧外周带,可见明显膨大结节,被膜向外推压。
上图可见外周带病灶侵犯中央腺体区域,被膜结构不连续,肿瘤向外生长,侵犯了直肠前方脂肪间隙。
上图为矢状位图像,可见精囊腺受侵。
正常精囊腺在T2WI上呈明显高信号,现被与肿瘤区域相仿的信号取代。
右图可见前列腺癌向上侵犯膀胱,且侵犯两侧精囊腺。
该患者两侧股骨和髂骨,骨质信号欠均匀,呈高低混杂信号,病人有前列腺癌骨转移。
上图可见两侧髂骨骨转移灶,T2WI呈中高信号,骶骨也可见异常信号区。
上图为双侧外周带前列腺癌患者图像,其信号减低程度并不明显,且病灶弥漫分布。
中央腺体区和外周带之间的界限欠清晰。
在直肠前方脂肪间隙内可见软组织信号结节。
上侧腹股沟区有明显肿大淋巴结,且该患者腹壁下筋膜呈广泛增厚。
该患者诊断为前列腺癌经治疗后,双侧腹壁以下筋膜增厚情况明显减轻。
上图可见前列腺癌侵犯左侧精囊腺,并向上侵犯膀胱。
在双髂血管区可见明显肿大的淋巴结。
(三)MRT2WI诊断的局限性
磁共振T2WI诊断前列腺癌具有一定的局限性。
外围带在T2WI图像上的局部信号减低同样可见于穿刺后血肿、局部纤维化、钙化、炎症、良性增生、治疗后改变等。
上图左侧外周带可见片状信号减低区。
冠状位成像显示外周带信号减低,外周带与中央腺体区域之间分界稍毛躁、模糊。
穿刺证实为前列腺炎。
上图患者经过穿刺证实为良性前列腺增生,合并上皮内瘤变。
可见中央腺体区呈前列腺增生的表现。
在左侧外周带以及部分右侧外周带,T2加权图像上信号减低。
矢状位图像上我们也可以看到,中央腺体区呈增生表现。
左图为前列腺炎患者。
可见前列腺中央腺体区呈增生表现,左侧外周带有片状信号减低区,穿刺证实为前列腺炎。
右图可见双侧外周带信号减低,穿刺证实为双侧前列腺癌。
上图可见前列腺体积缩小,外周带信号弥漫均匀减低,穿刺证实为前列腺癌。
该前列腺癌图像与慢性前列腺图像不易鉴别。
因此,T2WI在诊断部分早期前列腺癌时,有一定困难。
外周带早期癌灶仅凭T2WI难以准确诊断。
有文献报道在初次活检阴性的患者中,T2WI诊断前列腺癌的敏感性47.8%,特异性44.3%,阳性预测值为20.4%。
(四)MR平扫对中央腺体区癌的诊断
MR对于前列腺中央腺体区的肿瘤诊断更困难。
这是因为中央腺体区前列腺癌相对较少,良性前列腺增生(BenignProstateHyperplasia,BPH)较常见,两者影像学表现均复杂多样,有较大重叠区。
上图为良性前列腺增生的患者。
可见中央腺体三大区内信号混杂阶节样表现。
中央腺体区与外周带之间分界清晰,外周带可受压变扁,但通常维持正常的较高信号。
(五)中央腺体区癌的特征
中央腺体区癌特征为:
中央腺体内均匀的低信号,病灶边界不清或有分叶,病灶周围没有良性增生结节常见的低信号环,中央腺体与外周带之间的线样低信号边界中断,尿道周围或前方肌纤维受侵变形,豆样形状的病灶。
上图为病理证实的前列腺中央腺体区增生结节。
可见结节内信号稍欠均匀,周围常见纤维组织形成的低信号环,增生结节内通常信号混杂,中央腺体与外周带之间存在连续线样低信号。
前列腺中央腺体的癌通常表现为分叶样、边界不规则、均匀低信号区前方的纤维肌间质成分受到肿瘤侵犯可以变形。
上图为中央腺体区癌,侵犯双侧前方肌纤维结构。
下图为中央腺体区前列腺癌,侵犯左侧以及右侧部分纤维间质结构。
(六)常规MR成像的其他作用
常规磁共振成像在前列腺癌诊断时还可以用于局部分期和随访。
内分泌治疗、放射治疗或者经尿道电切冷冻等治疗后,腺体缩小,外周带T2WI信号减低,原有癌灶显示欠清。
上图为经内分泌治疗后的前列腺癌图像,可见外周带信号呈均匀的弥漫减低,前列腺体积明显缩小,外周带与中央腺体区的分界欠清。
上图为经尿道电切术后前列腺癌,可见尿道电切痕迹,右侧外周带前方增生的结节,呈低信号,为前列腺癌。
(七)MR常规成像的不足
1、判断腺体内肿瘤的位置和范围不准确
对外周带的肿瘤敏感性高(78%),特异性差(55%),对中央腺体区的肿瘤不易诊断。
2、诊断的假阳性率高
假阳性率高与活检后出血、治疗后反应、前列腺炎等有关。
3、分期的准确性与诊断者的经验有关,可波动在56%-93%。
总结前列腺炎,良性前列腺增生,前列腺癌,中央腺体区癌MRI表现特点。
MRI能够从解剖形态、分子水平的物质代谢、活体组织分子扩散等方面对前列腺癌的形态学表现、肿瘤的准确分期以及肿瘤的侵袭性进行全面评价,是目前前列腺癌术前最佳的无创检查手段之一。
充分利用MRI对前列腺癌进行诊断及分期并选择恰当的治疗方案能够有效地提高疗效。
多种MRI技术的综合应用不仅有利于前列腺癌的检出和定位,有助于前列腺癌的诊断及鉴别,还能提供有关前列腺癌的生长、预后及转移信息。
MRI是目前较为有效的早期前列腺癌无创伤性检查方法,具有较高的临床应用价值。
本次课程就前列腺MRI功能成像的相关内容进行介绍。
一、前列腺MR功能成像
前列腺MR功能成像可从分子生物学水平显示前列腺癌在组织细胞结构、代谢、血供等方面的异常,有助于提高前列腺癌诊断的准确性,在前列腺癌分期、疗效评估上提供更多信息。
常用的磁共振功能成像方法包括前列腺波谱成像(MagneticResonanceSpectroscopy,MRS)、扩散加权成像(DiffusionWeightedImaging,DWI)和多期动态增强(DynamicContrastEnhancement)。
二、前列腺波谱成像(MRS)
磁共振波谱是利用磁共振现象和化学位移作用,对特定原子核及其化合物进行分析,无损伤性研究活体组织生化代谢的一种新技术。
临床MRS成像能够以波谱曲线的形式表示出MRI上感兴趣区内物质生化代谢的变化。
(一)代谢产物
前列腺MRS能够显示的代谢产物主要包括枸橼酸盐(Citrate,Cit),胆碱类化合物(Choline,Cho),肌酸(Creatine,Cre)。
Cit由正常前列腺腺体细胞合成,前列腺细胞内高浓度的Zn2+导致顺乌头酸酶的活性降低,三羧酸循环中的Cit氧化受限,在前列腺腺管内浓缩,分泌入前列腺液中。
MRS图像上表现为位于谱线2.6-2.7ppm处的较尖锐的峰,Cit在腺管丰富的外周带含量最高。
胆碱类化合物是包括胆碱、磷酸胆碱、乙醇胺和磷酸乙醇胺等在内的一类代谢物,与细胞膜的合成及降解有关。
MRS上峰值位于3.2ppm附近,其在外周带及中央腺体的平均水平无显著差异,细胞增殖旺盛时含量升高。
Cre参与体内的能量代谢,含量相对恒定,在前列腺癌、良性前列腺增生和正常前列腺组织中浓度无显著性差异。
MRS谱线上共振峰位于3.0ppm,与位于3.2ppm的Cho峰部分重叠,多与Cho合并计算。
正常年轻人的(Cho+Cre)峰下面积约为Cit峰下面积的60%左右。
随年龄增长,外周带的Cit和Cho的浓度改变不明显,(Cho+Cre)/Cit变化不大,多数文献报道的正常比值<1。
中央腺体区因不同程度的腺体及间质增生,(Cho+Cre)/Cit的比值变异较大。
上图为正常前列腺腺体结构,在2.6ppm可见枸橼酸盐峰,3.0ppm处为肌酸峰,3.2ppm处左右为胆碱峰,肌酸峰与胆碱峰相距较近。
在3.0T磁共振波谱成像分辨率高,谱线分辨率也较高,可清楚观察到肌酸峰和胆碱峰分离。
前列腺癌组织中分泌细胞功能异常,Cit分泌减少,腺管结构破坏,浓缩Cit的能力减低,导致区域内Cit含量减少。
肿瘤细胞增殖速度加快,Cho浓度上升,最终导致CC/Ci值降低。
上图万恶诶前列腺癌患者图像,可见2.6ppm正常枸橼酸盐峰明显减低,3.2ppm胆碱峰显著升高,CC/Ci比值显著增加。
上图可见左侧外周带结节内,CC/Ci值显著增高。
经处理后可得,CC/Ci值约为2,胆碱峰显著升高,枸橼酸盐峰减低。
上图为前列腺癌肿瘤累积左侧外周带,可见枸橼酸盐峰显著降低,胆碱峰显著增高,CC/Ci值明显升高。
上图为穿刺证实的前列腺癌,右侧外周带由于穿刺后血肿形成一局部较高信号,穿刺后血肿可以影响波谱成像质量,可见血肿区域的波谱曲线质量较差,CC/Ci值难以计算。
而在左侧外周带区域可见胆碱峰显著升高和枸橼酸盐峰的减低,CC/Ci值增高。
上图为病理证实的前列腺增生,左侧可见增生结节,增生结节内枸橼酸盐峰维持在正常较高水平,胆碱峰略有升高,CC/Ci值约为0.6,在正常区域、正常水平内。
(二)MRS与Gleason分级的关系
Gleason分级高的前列腺癌细胞分化差,形成腺管的能力低,以分泌和浓缩Cit的能力减低为主要表现。
分级低的前列腺癌生长增殖较快,产生的Cho较多。
分化较差的腺癌组(Gleason评分≥7)CC/Ci的比值显著高于分化较好的腺癌组(Gleason评分<7)。
总结MRS成像代谢物比值CC/Ci比值的意义。
查阅相关资料,分析Cit/Cho的意义。
(提示:
cit/cho可以反映肿瘤的侵袭性,CC/C越大,肿瘤分化越差,侵袭性越强)
(三)MRS在中央腺体区的应用
中央腺体区癌的组织结构、细胞生物学行为等与外周带癌有所不同,代谢改变复杂。
中央带常见的间实质增生、局部囊变、纤维化、钙化、慢性炎症等使良性病变的代谢表现亦多样,两者间有一个较大重叠。
根据三维多体素MRS结合T2WI成像对中央腺体的代谢异常区穿刺,可显著提高中央腺体区癌灶的检出率。
临床PSA持续升高而超声导引下穿刺为阴性的患者,MRS导引下的重新穿刺可获得较高的阳性率。
目前认为磁共振波谱可以反应前列腺内代谢物水平,有助于提高外周带前列腺癌诊断的敏感性和特异性,并且有助于提高中央腺体区癌灶的检出率。
(四)存在的问题
磁共振波谱存在的问题主要是不同种群、不同年龄阶段人群的代谢水平存在差异;病例选择偏移,不同机构的研究结果显示诊断特异性及敏感性差别较大;成像体素被精囊腺污染、慢性前列腺炎、活检、高级别上皮内瘤变、腺体过小等可造成假阳性;中央带肿瘤、体素内的容积效应等可能导致假阴性。
一项综合美国多所医疗机构的联合研究表明,对多数前列腺癌病人而言,单纯常规成像和常规成像结合MRS,对病变的检出率并无显著性差异。
因此是否值得对每一个病人都进行耗时较长的磁共振波谱成像还有待商榷。
MRS可用于疗效评估,内分泌治疗后MRS显示腺体代谢萎缩的患者局部复发率低于非萎缩型患者。
上图可见治疗后腺体萎缩的区域,磁共振波谱已呈萎缩表现。
(五)MRS研究展望
MRS联结前列腺代谢物水平与肿瘤标记物、细胞增殖因子、凋亡因子以及其他血清学标记物/分子表达之间的关系。
有研究证实前列腺癌的MR/MRS表现与肿瘤组织Ki-67、雄激素受体等的表达具有良好的相关性。
三、磁共振扩散加权成像(DiffusionWeightedImaging,DWI)
DWI反应自由水分子的随机运动状态。
水分子的随机运动由其所处的环境决定,受细胞形态、大小、细胞膜通透性、组织排列及细胞外间隙大小和细胞外液体量多少等影响。
DWI成像间接反应了组织细胞所处的生理环境。
成像迅速,特别适合年老体弱不能耐受长时间检查的患者,虽信噪比偏低,但能清楚区分前列腺外周带与中央腺体区,外周带水分子自由运动程度较中央腺体区更高。
上图可见磁共振外周带和中央腺体区的扩散加权成像有显著的信号差异。
前列腺癌区域正常腺上皮、腺管结构被破坏,肿瘤上皮数量多、体积小、排列紧密,细胞间液体减少,肿瘤上皮核质比增高均导致癌灶内水分子扩散受限,ADC值下降。
上图可见外周带内显著的信号增高区域,扩散加权成像显示该区域内的ADC值降低。
上图可见左侧外周带明显高信号结节,扩散加权成像ADC测量前示左侧的ADC值约为0.9×10-3,而右侧外周带区域的ADC值约为1.5×10-3,两者有较明显的差异。
上图为前列腺炎患者,肉眼观察双侧外周带信号略增高,而ADC值的测量显示双侧外周带的ADC值均为1.7×10-3以上。
表明该处区域ADC值扩散无明显受限。
ADC值有助于区别正常腺体、良性前列腺增生及前列腺癌,但正常ADC值存在个体及年龄差异。
(一)前列腺穿刺不同病理类型的ADC低值
有140多例病例的文献研究显示对于双侧外周带ADC值分别测量,阳性组ADC低值为(0.92±0.22)×10-3mm2/s,阴性组ADC低值为(1.48±0.28)×10-3mm2/s,(P=0.00)。
中高分化腺癌组ADC低值为(1.04±0.20)×10-3mm2/s,中低分化腺癌组ADC低值:
(0.89±0.21)×10-3mm2/s,(P=0.01)。
中高分化腺癌组与阴性组的ADC低值差异有统计学意义(P=0.00)。
上图为象形图,可见在ADC及正常前列腺,前列腺增生和前列腺炎症组中ADC值呈较高水平,而在前列腺癌主要是C组,包括D组和E组其ADC值与穿刺阴性组之间有显著差异,明显分化较差的腺癌与分化较好的腺癌ADC值也有较明显的差异(a:
正常前列腺;b:
前列腺增生;c:
前列腺炎症;d:
分化较好的腺癌;e:
分化较差的腺癌)。
(二)DWI诊断前列腺癌的价值
DWI成像结合T2WI诊断前列腺癌的准确性优于单纯T2WI成像。
研究指出在T2WI、DWI、T2-map及多期动态增强扫描四种成像方法中中,ADC值是诊断外周带前列腺癌的最好单项指标。
(三)DWI的局限性
前列腺癌常呈多灶散在分布于正常组织内,兴趣区内肿瘤所占比例小于50%时,局部ADC值与正常组织相比可无显著差异。
部分低级别前列腺癌,如Gleason评分低于3+3的肿瘤,细胞增殖不旺盛,细胞密度增加不明显,DWI扩散受限程度减轻。
(四)DWI对前列腺癌局部分期的价值
T2W结合DWI成像诊断前列腺癌精囊腺侵犯的特异性和准确性优于单独应用T2WI,特别是对于经验不足的年轻医师可显
- 配套讲稿:
如PPT文件的首页显示word图标,表示该PPT已包含配套word讲稿。双击word图标可打开word文档。
- 特殊限制:
部分文档作品中含有的国旗、国徽等图片,仅作为作品整体效果示例展示,禁止商用。设计者仅对作品中独创性部分享有著作权。
- 关 键 词:
- 前列腺 MRI
 冰豆网所有资源均是用户自行上传分享,仅供网友学习交流,未经上传用户书面授权,请勿作他用。
冰豆网所有资源均是用户自行上传分享,仅供网友学习交流,未经上传用户书面授权,请勿作他用。


 《当代世界政治与经济》.docx
《当代世界政治与经济》.docx
