 来自EASD会议的启示胰岛素优化治疗新理念.docx
来自EASD会议的启示胰岛素优化治疗新理念.docx
- 文档编号:2426037
- 上传时间:2022-10-29
- 格式:DOCX
- 页数:9
- 大小:217.60KB
来自EASD会议的启示胰岛素优化治疗新理念.docx
《来自EASD会议的启示胰岛素优化治疗新理念.docx》由会员分享,可在线阅读,更多相关《来自EASD会议的启示胰岛素优化治疗新理念.docx(9页珍藏版)》请在冰豆网上搜索。
来自EASD会议的启示胰岛素优化治疗新理念
来自EASD会议的启示:
胰岛素优化治疗新理念
理念1——首先控制基础血糖再控制餐后血糖:
胰岛素个体化治疗的简单方法
研究方法简介
加拿大一项多中心、随机、对照、开放研究纳入426例经2~3种口服降糖药物(OAD)治疗(IN组)或已经使用基础胰岛素±OAD治疗(IT组)而血糖控制不佳的2型糖尿病患者,所有患者均经历12周的导入期,在导入期中均接受甘精胰岛素治疗。
在导入期结束时糖化血红蛋白(HbA1c)水平仍高于7.0%的患者将加用速效胰岛素(谷赖胰岛素),并被随机分配至以医生或以患者为主导的调整谷赖胰岛素剂量组,继续治疗24周。
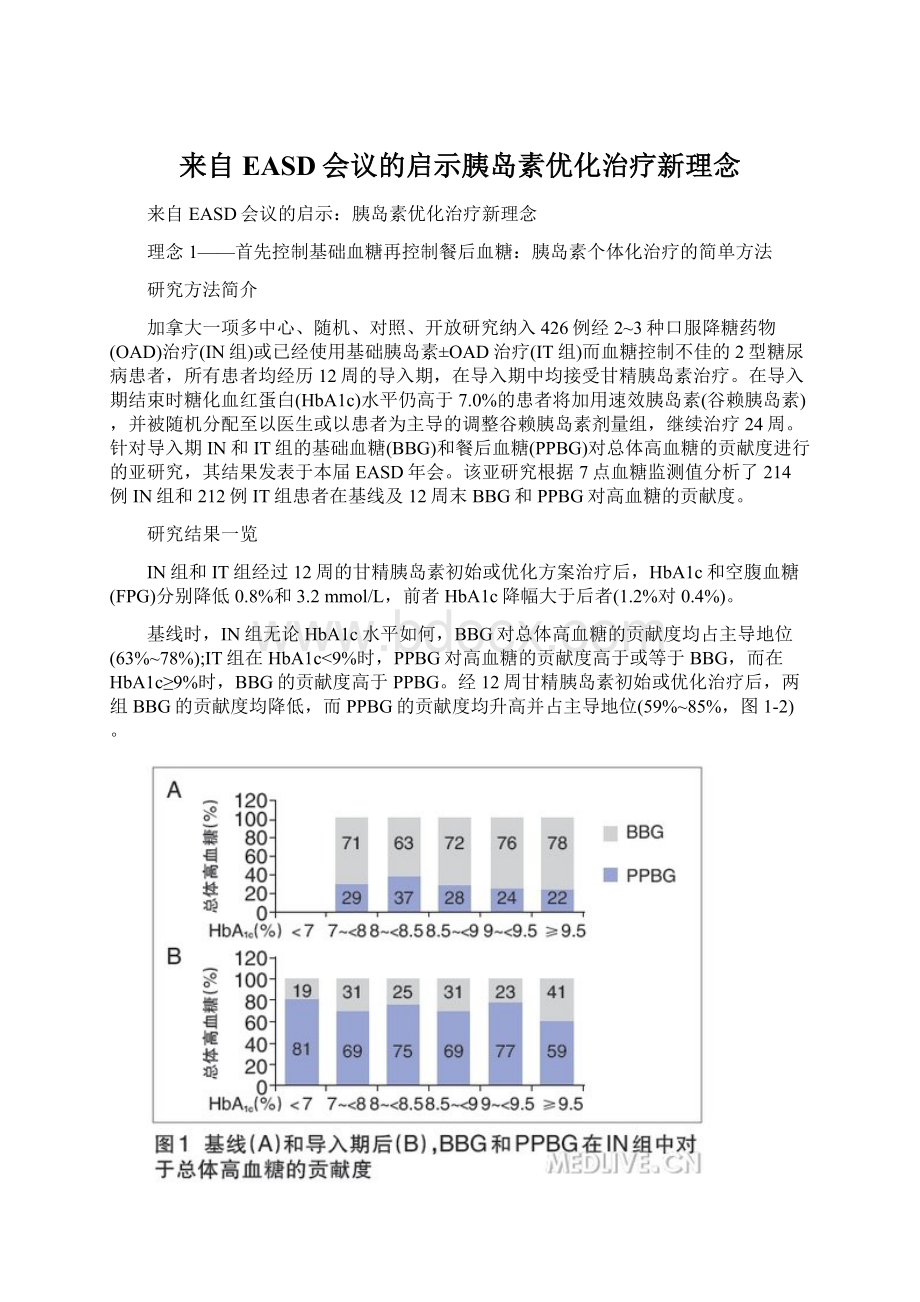
针对导入期IN和IT组的基础血糖(BBG)和餐后血糖(PPBG)对总体高血糖的贡献度进行的亚研究,其结果发表于本届EASD年会。
该亚研究根据7点血糖监测值分析了214例IN组和212例IT组患者在基线及12周末BBG和PPBG对高血糖的贡献度。
研究结果一览
IN组和IT组经过12周的甘精胰岛素初始或优化方案治疗后,HbA1c和空腹血糖(FPG)分别降低0.8%和3.2mmol/L,前者HbA1c降幅大于后者(1.2%对0.4%)。
基线时,IN组无论HbA1c水平如何,BBG对总体高血糖的贡献度均占主导地位(63%~78%);IT组在HbA1c<9%时,PPBG对高血糖的贡献度高于或等于BBG,而在HbA1c≥9%时,BBG的贡献度高于PPBG。
经12周甘精胰岛素初始或优化治疗后,两组BBG的贡献度均降低,而PPBG的贡献度均升高并占主导地位(59%~85%,图1-2)。
■临床意义
新近研究已经探讨了BBG和PPBG在不同HbA1c水平下对于高血糖的相对作用,但少有研究同时探讨PPBG在胰岛素初治和已接受胰岛素治疗患者中的作用,这项加拿大研究的导入期分析恰好提供了这方面数据。
结果显示,对于经OAD治疗血糖控制不佳的患者,BBG对总体高血糖的影响占主导地位,起始基础胰岛素(甘精胰岛素)治疗后能有效减少BBG的影响。
对于已接受基础胰岛素治疗的患者,优化基础胰岛素治疗能进一步减少BBG对高血糖的影响。
然而,无论初始或优化基础胰岛素治疗后,PPBG对高血糖的影响比重均增加,且在HbA1c水平较低时PPBG对高血糖的影响更突出。
结果提示,无论经OAD治疗控制不佳,还是已接受基础胰岛素±OAD治疗控制不佳的2型糖尿病患者,均需根据HbA1c水平首先考虑予以起始或优化基础胰岛素治疗来降低BBG,然后在此基础上适时增加餐时胰岛素治疗(basalplus)来控制PPBG,这对于血糖达标具有重要意义。
由此可见,首先控制BBG再控制PPBG是实现个体化血糖控制目标的简单易行方法。
事实上,在本届EASD年会上发表的甘精胰岛素初始干预转归(ORIGIN)研究的动态血糖监测(CGM)亚研究结果也提示,即使对于血糖得到长期良好控制的2型糖尿病患者,其血糖变异也存在个体差异,在4年随访过程中血糖变异指标出现轻微恶化,提示个体化血糖控制应贯穿于胰岛素治疗的始终。
理念2——及时联用胰岛素:
2种口服降糖药物治疗血糖控制不佳的明智之选
研究方法简介
美国一项回顾性观察研究分析了实际临床上2种OAD控制不佳时加用第3种降糖药物后的治疗依从性、降糖效果及医疗花费情况。
该研究基于美国官方数据库IMPACT,纳入了在2000年1月至2011年3月间的5万余例2型糖尿病患者,所有患者在加用第3种降糖药前至少连续6个月接受2种OAD治疗(基线期),自加用第3种降糖药之日(登记日)起至少接受12个月治疗。
随访时间为2年,每年按季度收集随访数据,以每年第4季度的随访数据作为随访1年和2年的数据。
研究者根据加用的第3种降糖药种类将患者分为胰岛素组、胰高血糖素样肽-1(GLP-1)组和OAD组,并将治疗模式分为持续用药、更换药物和中止治疗。
持续用药指在第1年末和第2年末均使用该组药物治疗;更换药物指在第1年末或第2年末将该组药物换为另一类药物;中止治疗指在第1年末或第2年末未接受降糖药物(任何OAD、胰岛素或GLP-1)治疗。
研究结果一览
基线特征多数患者在2种OAD治疗后血糖控制不佳时选择加用第3种OAD(41052例,79.3%),加用胰岛素(6904例,13.3%)或GLP-1的患者(3815例,7.4%)相对较少。
三组患者的基线临床特征有显著差异:
加用GLP-1组患者较其他组患者年轻,HbA1c基线水平低;加用胰岛素组患者较其他组患者年长,HbA1c基线水平较高,合并症较多,健康护理需求和医疗花费也更多。
治疗依从性72%的加用第3种OAD患者会坚持该治疗方案至2年。
57.1%的加用胰岛素患者能坚持2年,但近25%的患者会在第1年更换药物。
加用GLP-1的患者坚持用药率最低,仅35.6%能坚持2年,大多数患者在第1年更换药物。
血糖控制情况所有患者在随访1年和2年的HbA1c水平较基线均下降,但胰岛素组降幅最大(图3)。
胰岛素组中坚持用药2年者HbA1c降幅显著大于第1年末换药者(0.99%对0.59%)。
OAD组中坚持用药2年者HbA1c降幅显著小于第1年末换药者(0.92%对0.65%)。
GLP-1组中坚持用药2年者HbA1c降幅略大于第1年换药者,但差异不显著(0.48%对0.23%)。
医疗费用情况OAD组和GLP-1组因住院和药物费用增加而使医疗花费显著增加,胰岛素组则因住院费用减少而总体医疗花费更少(图4)。
三组糖尿病相关健康护理费用变化趋势相似。
■临床意义
生活方式干预和二甲双胍单药治疗常被推荐为2型糖尿病患者的初始治疗,当HbA1c仍无法达到或维持目标水平(<7.0%)时,可考虑加用另一种OAD、GLP-1或基础胰岛素。
当HbA1c水平在两药联合治疗近3月后仍无法达标时,则需加用第3种治疗药物。
尽管大部分2型糖尿病患者由于疾病进展最终都需要使用胰岛素来控制血糖,但在临床实践中,许多患者并未及时启动胰岛素治疗。
该研究探讨了实际临床上2型糖尿病患者在2种OAD治疗血糖控制不佳后的第3种治疗选择及其依从性,并从血糖控制和医疗费用的角度考量了第3种治疗选择的价值。
结果提示,对于2种OAD治疗仍不达标的患者,与OAD和GLP-1相比,加用并持续使用胰岛素能获得更好的血糖控制,且总体医疗花费更少,不失为一种明智的选择。
理念3——胰岛素剂量调整:
方法简化、疗效不减
研究方法简介
该研究为针对成人2型糖尿病患者的8项随机对照试验(临床Ⅲ、Ⅳ期)的汇总分析。
在OAD基础上加用甘精胰岛素(初始剂量为10IU),通过3种不同方案调整胰岛素剂量,从而使FPG≤5.56mmol/L(部分研究特别指明须同时≥4mmol/L),治疗时间至少持续24周。
方案1为FPG高于目标值时,每天增加甘精胰岛素1IU;方案2为FPG高于目标值时,每3天增加甘精胰岛素2IU;方案3为根据2天平均FPG值而每周增加甘精胰岛素2~8IU。
该研究同时将OAD中使用磺脲类联合二甲双胍的患者作为亚组进行分析。
治疗24周时的评价指标包括终点HbA1c、HbA1c<7.0%的患者比例、HbA1c较基线的变化、终点FPG、FPG较基线变化以及低血糖发生率等。
最终,方案1、方案2和方案3治疗组共纳入163例、117例和117例2型糖尿病患者,且各组基线水平有差异。
研究结果一览
HbA1c控制情况校正基线因素后,方案2组HbA1c降幅最大,且显著大于方案1组(1.91%对1.54%,P<0.05)。
方案1、方案2和方案3组治疗24周时HbA1c<7.0%的患者比例分别为52.8%、60.7%和51.6%,亚组中HbA1c<7.0%的患者比例分别为51.8%、62.4%和50.2%。
就血糖达标(HbA1c<7.0%)且无确认的低血糖(<3.11mmol/L)患者比例而言,方案2组最高(48.7%),其次为方案1组(40.5%),方案3组最低(31.2%,图5)。
低血糖发生情况方案2组经确认的低血糖(<3.11mmol/L为18.8%,<3.89mmol/L为26.5%)或夜间低血糖发生率(<3.11mmol/L为6.0%)最低,年低血糖事件发生率也最低(<3.11mmol/L为0.84%,<3.89mmol/L为1.52%)。
然而,方案3组经确认的低血糖(<3.11mmol/L为34.7%,<3.89mmol/L为50.9%)或夜间低血糖发生率(<3.11mmol/L为19.5%)最高,且年低血糖事件发生率也最高(<3.11mmol/L为2.11%,<3.89mmol/L为5.51%)。
相似结果也见于磺脲类联合二甲双胍的亚组患者中。
■临床意义
伴随β细胞功能的进行性减退,2型糖尿病患者往往需要调整胰岛素剂量来维持血糖控制。
面对众多胰岛素剂量调整方案,医患双方未免茫然,选择其中安全有效且简单易行的方案已成为一种迫切的临床需求。
与复杂的胰岛素剂量调整方法(如方案3)相比,简单的调整方式(如方案2)亦可获得相似的血糖控制,且有减少低血糖发生的趋势,为胰岛素初治和强化治疗的患者提供了简便有效的胰岛素剂量调整方法。
理念4——甘精胰岛素:
追求降糖疗效与安全性的更好平衡
研究方法简介
第1项研究(摘要号938)对6项随机临床试验进行了汇总,旨在评价甘精胰岛素和中性鱼精蛋白锌胰岛素(NPH)在非胰岛素治疗控制不佳的2型糖尿病患者中的安全性和有效性,数据源于意向性治疗人群,所有患者均接受甘精胰岛素或NPH胰岛素治疗24~36周,并根据体质指数(BMI)进行分层分析(<30kg/m2和≥30kg/m2)。
所有患者均需有基线和治疗终点HbA1c数据,并记录低血糖和严重夜间低血糖发生情况。
第2项研究(摘要号947)为一项多中心、前瞻性的观察性研究,旨在评估地特胰岛素联合OAD治疗后血糖控制不佳的患者换用甘精胰岛素的有效性和安全性。
经地特胰岛素联合OAD治疗至少3个月后但HbA1c在7%~10%之间的2型糖尿病患者,在医生指导下予以换用甘精胰岛素治疗。
研究者对换药6个月后的HbA1c变化(主要终点),最后1个月期间的FPG、胰岛素剂量、体重和低血糖情况,以及不良反应(次要终点)进行了分析。
研究结果一览
第1项研究共纳入2600例2型糖尿病患者(甘精胰岛素组1385例,NPH组1215例),两组基线特征无显著差异,其中BMI≥30kg/m2者分别占35%和34%。
治疗终点时,两组平均HbA1c从9.0%分别降至7.6%和7.7%,降幅相似。
对于BMI<30kg/m2的患者,甘精胰岛素组HbA1c降幅大于NPH组(1.29%对1.14%,P=0.008)。
对于BMI≥30kg/m2的患者,甘精胰岛素组和NPH组的HbA1c降幅相似。
此外,无论BMI情况如何,甘精胰岛素组严重低血糖和严重夜间低血糖发生率均低于NPH组(图6),总体严重低血糖发生率为2.0%对3.2%(P=0.04),总体严重夜间低血糖发生率为0.7%对2.1%(P=0.002)。
第2项研究共纳入564例2型糖尿病患者(平均病程9.2年),其中511例适合进行分析。
既往接受地特胰岛素每日1次或每日2次治疗的患者分别占59%和40%,OAD治疗中二甲双胍和(或)磺脲类占92%。
98%的患者换用甘精胰岛素每日1次治疗,分别于临睡前(79%)、晚餐时(11%)和早餐时(8%)注射。
平均随访187天后,平均HbA1c从8.37%降至7.32%,FPG从8.9mmol/L降至6.8mmol/L(图7)。
既往接受地特胰岛素每日2次治疗的患者血糖改善最明显。
在治疗终点时,40%的患者HbA1c<7%,25%在7%~7.5%。
与使用地特胰岛素相比,换用甘精胰岛素后,患者平均体重略有下降(0.2kg),症状性低血糖(9.4%对16.4%)、夜间低血糖(3.1%对8.2%)和严重低血糖(0%对1.2%)发生率有所降低(
- 配套讲稿:
如PPT文件的首页显示word图标,表示该PPT已包含配套word讲稿。双击word图标可打开word文档。
- 特殊限制:
部分文档作品中含有的国旗、国徽等图片,仅作为作品整体效果示例展示,禁止商用。设计者仅对作品中独创性部分享有著作权。
- 关 键 词:
- 来自 EASD 会议 启示 胰岛素 优化 治疗 新理念
 冰豆网所有资源均是用户自行上传分享,仅供网友学习交流,未经上传用户书面授权,请勿作他用。
冰豆网所有资源均是用户自行上传分享,仅供网友学习交流,未经上传用户书面授权,请勿作他用。


 (完整word版)信息论与编码期末考试题----学生复习用.doc
(完整word版)信息论与编码期末考试题----学生复习用.doc
 (完整版)固定资产盘点表.xls
(完整版)固定资产盘点表.xls
