 中医执业医师实践技能强化西医常见疾病Word下载.docx
中医执业医师实践技能强化西医常见疾病Word下载.docx
- 文档编号:19112411
- 上传时间:2023-01-03
- 格式:DOCX
- 页数:54
- 大小:2.92MB
中医执业医师实践技能强化西医常见疾病Word下载.docx
《中医执业医师实践技能强化西医常见疾病Word下载.docx》由会员分享,可在线阅读,更多相关《中医执业医师实践技能强化西医常见疾病Word下载.docx(54页珍藏版)》请在冰豆网上搜索。
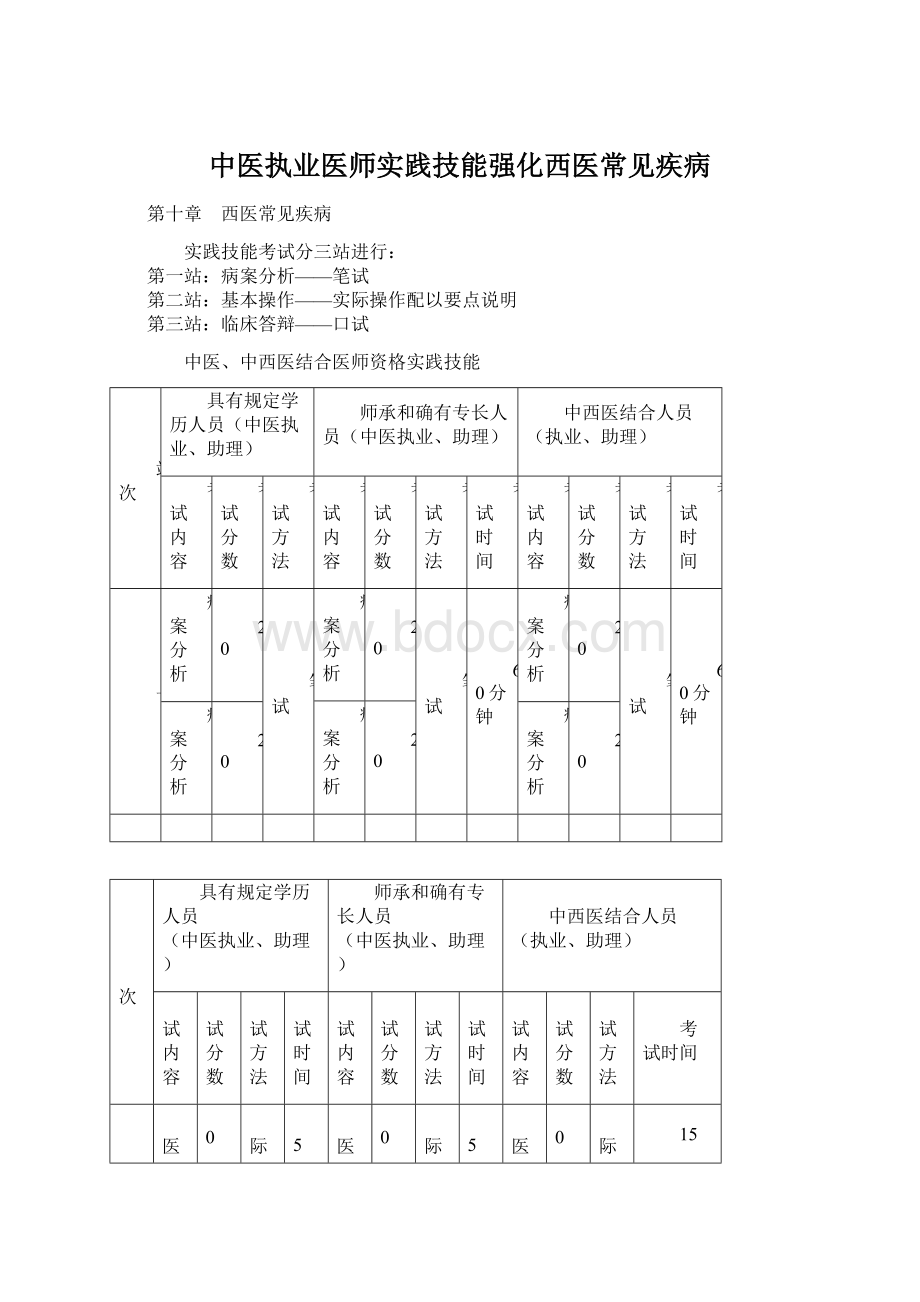
急性胰腺炎。
患者男性,55岁,血清CEA升高。
参考答案
(1)主要见于结肠癌、胃癌、胰腺癌等。
动态观察CEA浓度。
(2)其他如肺癌、膀胱癌、尿道癌、前列腺癌等CEA亦可增高。
(3)鉴别原发性和转移性肝癌:
原发性肝癌多数CEA不升高,而转移性肝癌CEA多升高明显。
小结考试特点:
①笔试阶段小考;
②考试特点:
广而浅,要求少;
③对策:
结合笔试复习,重点掌握诊断标准、临床表现!
急性上呼吸道感染
一、病因与发病机制
急性上呼吸道感染约80%由病毒引起(鼻病毒、冠状病毒、腺病毒),少数患者由细菌致病(流感嗜血杆菌、肺炎链球菌、葡萄球菌)。
二、临床表现
急性上呼吸道感染的临床类型有
A.普通感冒:
咽痛、流泪、头痛等
B.急性病毒性咽喉炎:
咽痒、声嘶、咽痛
C.急性疱疹性咽峡炎:
咽痛+疱疹
D.急性咽结膜炎:
咽痛+眼结膜充血
E.急性咽扁桃体炎等:
高热+咽痛+扁桃体肿大
三、辅助检查
1.血液一般检查N增多为细菌;
L增多为病毒感染
2.病原学检査咽拭子培养
四、诊断与鉴别诊断
症状、体征+X线+细菌培养=诊断
鉴别诊断:
流行性感冒:
卡他轻、全身重
急性气管-支气管炎:
咳嗽、咳痰重+呼吸音异常
五、治疗
治疗以加强一般治疗、结合对症治疗为主,注意防止合并细菌感染。
急性期应注意与周围其他人适当隔离以防扩散。
慢性阻塞性肺疾病
吸烟为最主要因素,感染为疾病发展的重要因素。
其他包括空气污染,氧化应激,自主神经功能失调等。
慢性咳痰喘+桶状胸+语颤减弱{过清音+呼气延长}
并发症:
呼衰+自发性气胸+肺心病
略
诊断:
吸烟史+上述症状和体征+FEV1/FVC<70%
主要是哮喘
稳定期:
戒烟+支气管扩张剂+祛痰+ICS+氧疗
加重期:
控制感染+扩管+氧疗+祛痰
慢性肺源性心脏病
1.病因
(1)慢性支气管-肺疾病COPD最多见。
(2)胸廓运动障碍严重的胸廓或脊柱畸形等。
(3)肺血管疾病原发性肺动脉高压等。
(4)其他神经肌肉疾病、睡眠呼吸暂停低通气综合征等。
1.肺、心功能代偿期(缓解期)
原发病症状为主+肺动脉高压(P2>A2+三尖瓣杂音+剑突下波动)和右室肥大症(颈V充盈+双下肢水肿)
2.肺、心功能失代偿期(急性加重期)
呼衰+右心衰
3.并发症
(1)肺性脑病为首要死亡原因。
(2)酸碱平衡失调及电解质紊乱为最常见并发症,呼酸为主。
(3)心律失常房性为主
(4)休克
(5)消化道出血隐血阳性、黑便、呕血等。
(6)其他
三、辅助检查(略)
1.诊新要点
病史、体征+呼衰+心衰(右心室肥厚)
2.主要鉴别诊断
(1)冠心病
(2)心脏瓣膜病
1.急性加重期
控制感染(关键)+纠正呼衰+纠正心衰(先控制感染改善呼吸,若无效再纠正)
2.缓解期
呼吸锻炼(腹式呼吸运动+缩唇呼吸)+增强机体免疫力+氧疗
支气管哮喘
1.遗传因素
2.环境因素各种变应源
发病机制
1.变态反应机制
2.气道炎症机制(最重要机制)
3.神经调节机制
1.症状
发作性伴哮鸣音的呼气性呼困+日轻夜重
类型
特点
咳嗽变异性哮喘
发作性胸闷或顽固性咳嗽为唯一临表
运动性哮喘
运动时出现哮喘症状
药物诱发性哮喘
某些药物如阿司匹林等诱发的哮喘(少见)
胸闷变异性哮喘
胸闷为发作时的唯一症状
危重哮喘
极度呼困+大汗淋漓+哮鸣音消失
2.体征
胸部呈过度充气状态+弥漫性哮鸣音。
严重发作者呈强迫端坐位,甚至出现发绀、心率增快、肺性奇脉、胸腹反常运动等。
(1)反复发作喘息、气急、胸闷或咳嗽,多与接触变应原等有关。
(2)发作时在双肺可闻及散在或弥漫哮鸣音。
(3)上述症状可经治疗缓解或自行缓解。
(4)除外其他疾病所致的喘息、气急、胸闷和咳嗽。
(5)如无明显喘息或体征应有列三项至少一项阳性:
①支气管激发试验阳性。
②支气管舒张试验阳性。
③昼夜PEF变异率≥20%。
——诊断标准
符合上述
(1)~(4)条或(4)+(5)条者,即可诊断。
临床分期
(1)急性发作期指哮喘的症状突然出现或加重,伴有呼气流量显著下降,多因接触变应原、运动或治疗不当诱发。
(2)慢性持续期无明显急性发作但有一定的喘息、胸闷症状。
急性发作严重程度分级
轻度、中度、重度及危重发作。
1.治疗目标
长期控制症状,预防未来风险的发生,保证患者有正常或接近正常的生活、工作或学习状态。
2.减少或避免接触危险因素
3.药物治疗:
β2受体激动剂+茶碱+抗胆碱药物+激素+白三烯
肺炎
肺炎链球菌肺炎
一、病因与发病机制(略)
寒战、高热+咳嗽、咳痰+呼困+语颤增强+叩诊呈浊音+诊呼吸音减低或消失
三、辅助检査
血象升高+痰涂片/培养(可确诊)+X线
1.诊断要点:
同前
(1)肺结核
(2)肺癌
(3)急性肺脓肿
抗感染(首选青霉素G)+对症(降温、止咳、祛痰)
肺炎支原体肺炎
一、病因与发病机制肺炎支原体
乏力、咽痛、头痛+刺激性干咳+咽部充血+淋巴结肿大
白细胞略高+X线浸润影+冷凝集试验阳性+支原体抗体阳性
诊断要点:
症状+X线+冷凝集试验阳性
首选大环内酯类抗生素+对症止咳
肺结核
一、病因与发病机制:
结核杆菌
午后低热、盗汗、乏力+干咳或咯血+呈浊音+呼吸运动减弱
X线检査(渗出性、干酪样、空洞、纤维钙化)+结核菌检査(痰涂片、痰培养)+结核菌素(PPD)试验
1.诊断程序
临床可疑病例筛查→诊断肺结核→判断是否活动期→是否排菌者→明确是初治还是复治→判断是否耐药
2.诊断要点
症状、体征+X线+痰涂片
3.结核病分类
分型
原发型肺结核
初次感染结核菌而发病的肺结核
血行播散型肺结核
急性(急性粟粒型)、亚急性、慢性血行播散型肺结核
继发型肺结核
浸润性肺结核、空洞性肺结核、结核球、干酪性肺炎、纤维空洞性肺结核
结核性胸膜炎
干性胸膜炎、渗出性胸膜炎
其他肺外结核
肾结核、肠结核
菌阴肺结核
3次痰涂片及1次痰培养
化学药物治疗原则
早期、规律、全程、适量、联合。
治疗过程包括强化治疗和巩固治疗两个阶段。
原发性支气管肺癌
一、病因
吸烟(首要原因)+空气污染+职业致癌因子
二、病理
1.按解剖学分类=中央型和周围型
2.按组织病理学分类=非小细胞肺癌/小细胞
三、临床表现
1.原发肿瘤引起的表现
咳嗽与咳痰+咯血+喘鸣+体重下降、发热
2.肺外胸内扩散引起的表现
胸痛+呼吸困难+咽下困难+声音嘶哑等
3.肺外转移引起的表现(锁骨上淋巴结肿大)
4.胸外表现(副癌/类癌综合征)
四、辅助检査
影像学(最重要)+痰脱落细胞检查+支气管镜检査+针吸细胞学检查+肿瘤标志物检查+各种活检
五、诊断
临表+各种检查
六、治疗
化疗、放疗、手术
慢性呼吸衰竭
肺换气功能障碍(Ⅰ型)
通气/血流比例失调
无论比值增高降低均影响气体交换,导致缺氧,但无CO2潴留——哮喘
弥散功能障碍
O2、CO2交换的物理弥散过程发生障碍。
O2的弥散能力仅CO2的1/20,低氧血症——间质性肺炎
肺通气功能障碍(Ⅱ型)
通气不足
限制性、阻塞性
临床表现
除原发病表现外,主要为呼吸困难、发绀及神经精神症状。
治疗
保持呼吸道通畅,纠正缺氧、二氧化碳潴留和代谢紊乱。
积极处理原发病,去除诱因。
维持心、脑、肾等重要脏器的功能,防治并发症。
心力衰竭
1.基本病因
(1)原发性心肌损害
(2)心脏负荷过重
压力负荷过重
高血压、主动脉瓣狭窄、肺动脉高压、肺动脉瓣狭窄等左、右心室收缩期阻力增加的疾病
容量负荷过重
心脏瓣膜关闭不全如二尖瓣关闭不全、主动脉瓣关闭不全等;
左、右心或动静脉分流性先天性心血管病如室间隔缺损、动脉导管未闭等
2.诱因
(1)感染最主要、最常见诱因,尤其是肺部感染。
(2)心律失常常见房颤等快速性心律失常及严重的缓慢性心律失常。
(3)血容量增加如静脉输入液体过多、过快等。
(4)过度体力活动或情绪激动如劳累、妊娠后期及分娩过程、暴怒等。
(5)治疗不当以洋地黄类强心剂应用不当为常见。
(6)其他并发其他疾病。
慢性心力衰竭
左心衰
右心衰
特点
肺循环淤血,心排量减低
体循环淤血
主要表现
劳力性呼困—最早出现,夜间阵发性呼吸困难—典型,晚期:
端坐呼吸,严重者:
肺水肿
体静脉淤血症状。
早期在身体的下垂部位和组织疏松部位,出现凹陷性水肿
咳嗽
咳痰
咯血
·
白色浆液性泡沫痰
粉红色泡沫痰因急性心衰导致肺泡和支气管淤血
不明显
体征
心率加快、第一心音减弱、心尖区舒张期奔马律,可有交替脉(左心衰竭特征性体征)。
双肺底湿啰音
颈V怒张,肝颈静脉回流征+(具特征性)
心脏
左室扩大为主
右房右室大
其它症状
乏力,疲倦,头晕—心排量不足,肾—少尿BUN,CRE↑
发绀:
由于体循环静脉淤血,血流缓慢,血液中还原血红蛋白增多
辅助检查
BNP+超声心动(诊断心衰最有价值的检查)
诊断与鉴别诊断
分级
临床表现
Ⅰ级
体力活动不受限制(上6楼)
Ⅱ级
体力活动轻度受限制,日常活动可引起气急、心悸(3楼)
Ⅲ级
体力活动明显受限制,稍事活动即引起气急、心悸,有轻度脏器淤血体征(1楼)
Ⅳ级
体力活动重度受限制,休息状态下也气急、心悸,有重度脏器淤血体征(躺床上)
治疗原则和目标
防止和延缓心衰的发生及发展;
缓解临床症状;
提高运动耐量,改善生活质量;
改善长期预后,降低病死率与住院率。
利尿、强心、扩血管。
急性心力衰竭
一、临床表现
强迫坐位+面色灰白+咳粉红色泡沫状痰+休克
二、诊断与鉴别诊断
病史、症状与体征。
2.严重程度分级
Ⅰ级:
无心力衰竭的症状与体征。
Ⅱ级:
有心力衰竭的症状与体征,肺部可闻及湿啰音面积不超过50%,可闻及舒张期奔马律,胸片可见肺淤血。
Ⅲ级:
有严重的心力衰竭的症状与体征,严重肺水肿,肺部可闻及湿啰音面积超过50%。
Ⅳ级:
心源性休克。
三、治疗
端坐吸氧腿下垂,强心利尿打吗啡,血管扩张硝普钠。
心律失常——过早搏动
一、病因:
生理+器质性心脏病+药物中毒+电解质紊乱+其他
二、临床表现(略)
三、心电图诊断
心律失常
房性过早搏动
提前出现的P'
波+代偿间歇常不完全
房室交界性过早搏动
逆行P'
波+代偿间歇多完全
室性过早搏动
QRS波群宽大畸形+代偿间歇完全
阵发性心动过速
治疗
房速
略,无特异
β受体阻滞剂
房室交界区相关的折返性心动过速
突发、突止+心率150~240次/分+无P波+逆行P波
刺激迷走神经→腺苷→维拉帕米或地尔硫卓
阵发室速
冷汗、头晕、黑蒙甚至晕厥+QRS宽大畸形三个以上+P频率小于QRS频率
药物:
胺碘酮
除颤:
有血液动力学变化时
PS:
不管何种心律失常只要低血压,休克,心绞痛等,都除颤
心房颤动
1.临床表现:
第一心音强弱不等,节律不整+f波
2.治疗:
纠正原发病+抗凝+转复心率(胺碘酮+电复律)+控制心室率(β受体阻滞剂+地高辛等)
高血压病
2.环境因素:
饮食(高钠、低钾)+超重和肥胖+饮酒+精神紧张
原发性:
头晕、头痛
恶性高血压:
舒张压≥130mmHg+头痛、视力模糊,眼底出血+蛋白尿+血尿
三、诊断--高血压分级
类别
收缩压(mmHg)
舒张压(mmHg)
正常血压
<
120
和
80
正常高值
120~139
和/或
80~89
1级高血压(轻度)
140~159
90~99
2级高血压(中度)
160~179
100~109
3级高血压(重度)
≥180
≥110
单纯收缩期高血压
≥140
<90
高血压危险度—很高危和高危最易考到
1级
2级
3级
无其他危险因素
低危
中危
高危
1~2个危险因素
很高危
≥3个其他危险因素或靶器官损害
有并发症
四、治疗原则与目标
1.治疗目的
降低心血管病并发症的发生与死亡的总体风险。
2.治疗目标
患者能耐受的情况下,逐步降压
①一般:
<140/90mmHg,如果耐受,还可降低;
②>65岁:
收缩压<150mmHg,如果耐受,还可以降低;
③伴有肾病、糖尿病和冠心病一般<130/80mmHg;
④脑卒中后:
<140/90mmHg。
1.治疗原则与目标
①2级高血压及以上患者;
②合并糖尿病,或已有心、脑、肾等靶器官损害或并发症者;
③血压持续升高,非药物治疗后血压未达标者;
④危险分层属于高危或极高危的患者。
2.非药物治疗
减少钠盐摄入、增加钾盐摄入;
控制体重;
戒烟限酒;
体育运动;
减轻精神压力,保持心理平衡。
3.药物治疗
(1)降压药治疗原则:
小剂量+优先选择长效制剂+联合用药+个体化
(2)常用降压药物分类
利尿剂+β-R+CCB+ACEI/ARB
冠状动脉粥样硬化性心脏病
临床表现——胸骨中上部疼痛
(一)稳定型心绞痛
(二)不稳定型心绞痛:
近1~2个月内新发生心绞痛
(三)急性心肌梗死
辅助检査
心电图检査+X线+冠状动脉造影
典型心绞痛的发作特点+心电图ST-T改变+DSA明确
治疗原则:
改善冠状动脉的血供,降低心肌的耗氧,改善患者症状,提高生活质量,同时治疗动脉粥样硬化,预防急性心肌梗死及死亡。
发作时治疗
硝酸甘油:
0.5mg置于舌下含化
缓解期的治疗
硝酸酯类+β-R+CCB+(阿司匹林/氯吡格雷)+ACEI/ARB
急性ST段抬高型心肌梗死
一、发病机制:
使冠状动脉血供中断
二、临床表现——症状及体征
(1)疼痛胸痛为最早出现和最突出的症状
(2)心律失常以室性心律失常多见
(3)低血压和休克
(4)心力衰竭
(5)胃肠道症状
1.心电图检査
心电图进行性、动态性改变,有助于诊断、定部位、定范围、估计病情演变和预后。
2.超声心动图检查:
有助于了解心室壁的运动
3.放射性核素检查
4.实验室检査:
肌红蛋白/肌钙蛋白/CK-MB
(1)有冠心病病史及典型的急性心肌梗死的临床表现。
(2)有急性心肌梗死的典型的特征性及动态性ECG改变。
(3)心肌损伤标记物的升高符合急性心肌梗死的演变特点。
具备以上3条中的任意2条,即可确诊。
五、治疗——治疗原则
(1)强调及早发现,及早住院,并加强院前处理。
(2)尽快恢复心肌的血液灌注以挽救濒死的心肌、防止梗死扩大,缩小心肌缺血范围。
(3)保护和维持心脏功能。
(4)及时处理严重心律失常、泵衰竭和各种并发症。
(5)防止猝死。
病毒性心肌炎
病因:
主要为柯萨奇A、B组,其他有埃可病毒、脊髓灰质炎病毒、流感和HIV病毒等。
咳嗽+咽痛+发热+头晕、乏力、心悸、胸闷+心脏杂音(第一心音减弱,奔马律)+心脏浊音界轻度扩大+心包摩擦音
白细胞数↑,血沉加快+心肌酶升高(肌钙蛋白、LDH等)+血清抗体阳性+心电图异常(室性早搏多见)+超声心动(左室壁弥漫或局限性收缩功能障碍)
(1)发病前有病毒感染的病史。
(2)有相应的临床表现尤其是循环系统的临床表现。
(3)心电图、X线、实验室等检查结果有心肌受损的证据。
(4)排除其他原因所致的心肌炎。
(5)确诊有赖于心内膜、心肌或心包组织内病毒、病毒抗原或病毒基因片断的检出。
目前尚缺乏特效治疗方法,强调早期、综合治疗。
胃炎
急性胃炎
病因
1.生物因素:
沙门菌、嗜盐菌、葡萄球菌。
2.理化因素:
粗硬食物、异物、乙醇,药物是诱发急性胃炎的最突出的化学因素,特别是非甾体抗炎药(NSAIDs)如阿司匹林、吲哚美辛等。
3.应激:
严重感染、颅内疾病、大手术、大面积烧伤等。
分类
急性胃炎
上腹部饱胀、疼痛、恶心、呕吐、食欲减退
急性胃肠炎
腹部绞痛、水样腹泻+脱水、休克+上腹压痛+肠鸣音亢进
急性糜烂出血性胃炎
呕血+黑便
应激性胃炎
上消化道大出血
化脓性胃炎
继续全身细菌感染+发热+脓性+坏死黏膜
诊断
据患者急性起病,上腹不适、疼痛,有饮食不当或服用药物或应激状态等诱因,一般可诊断急性胃炎。
发病后24~48小时内胃镜检查,可明确诊断不同类型的胃炎。
首先祛除病因+停用非甾体抗炎药+抗感染+抑酸+胃黏膜保护剂。
慢性胃炎
一、病因和发病机制
幽门螺杆菌(Hp)感染最主要原因。
二、病理:
略
A型胃炎
B型胃炎
别称
自身免疫性胃炎/胃体炎
慢性萎缩性胃炎/胃窦炎
累及部位
胃体、胃底
胃窦
发病率
少见
很常见
厌食+体重减轻+贫血+舌炎+四肢感觉异常
上腹痛,伴嗳气、反酸、恶心、呕吐
四、实验室及其他检査
1.胃液分析
B型胃炎胃酸分泌正常,有时降低或升高。
A型胃炎黏膜萎缩严重者,使壁细胞损伤、数目减少,胃酸分泌则减少,严重者胃酸缺如。
2.血清学检査
3.Hp检测:
13C或14C尿素呼气试验
4.胃镜检査:
最可靠的方法
5.X线检查
五、诊断与鉴别诊断
胃镜和黏膜活检+Hp检查+免疫学
消化性溃疡、胃癌、神经官能症、慢性胆囊炎都可以表现为上腹不适,胃镜和胆囊B超可以鉴别。
抗HP+保护胃黏膜+对症处理(胃肠动力)
七、预防
良好的饮食卫生习惯和防治Hp感染是预防慢性胃炎的有效措施。
消化性溃疡
1.幽门螺杆菌(Hp
- 配套讲稿:
如PPT文件的首页显示word图标,表示该PPT已包含配套word讲稿。双击word图标可打开word文档。
- 特殊限制:
部分文档作品中含有的国旗、国徽等图片,仅作为作品整体效果示例展示,禁止商用。设计者仅对作品中独创性部分享有著作权。
- 关 键 词:
- 中医 执业 医师 实践 技能 强化 西医 常见疾病
 冰豆网所有资源均是用户自行上传分享,仅供网友学习交流,未经上传用户书面授权,请勿作他用。
冰豆网所有资源均是用户自行上传分享,仅供网友学习交流,未经上传用户书面授权,请勿作他用。


 铝散热器项目年度预算报告.docx
铝散热器项目年度预算报告.docx
