 病理生理学复习题大题Word文件下载.docx
病理生理学复习题大题Word文件下载.docx
- 文档编号:17395212
- 上传时间:2022-12-01
- 格式:DOCX
- 页数:24
- 大小:185.66KB
病理生理学复习题大题Word文件下载.docx
《病理生理学复习题大题Word文件下载.docx》由会员分享,可在线阅读,更多相关《病理生理学复习题大题Word文件下载.docx(24页珍藏版)》请在冰豆网上搜索。
c、微血管壁通透性增加:
各种炎症(感染、烧伤、冻伤、化学伤、昆虫咬伤等)
d、淋巴回流受阻:
恶性肿瘤侵入并堵塞淋巴管、乳腺癌根治术等摘除主干通过的淋巴结、丝虫病(成虫堵塞淋巴管道)
②体内外液体交换平衡失调——钠、水潴留
a、肾小球率过滤下降:
广泛的肾小球病变、有效循环血量明显减少
b、近曲小管重吸收钠水增多:
心房钠尿肽分泌减少、肾小球滤过分数增加
c、远曲小管和集合管重吸收钠水增加:
醛固酮含量增高、抗利尿激素分泌增加
3、血管内外液体交换正常示意
①平均有效流体静压[血管外滤]=毛细血管平均血压[20mmHg]-组织间隙流体静压[-10mmgH]=30mmHg
②有效胶体渗透压[回流至毛细血管]=正常人血浆胶体渗透压[25mmHg]-组织间液胶体渗透压[15mmHg]=10mmHg
③平均有效滤过压=有效流体静压-有效胶体渗透压
④淋巴回流:
a、组织液回流:
剩余部分→淋巴系统、正常人安静时120ml/h→血液循环
组织间隙流体静压升高,淋巴液生成加速
b、淋巴管壁通透性较高、蛋白质易通过→毛细血管漏出的蛋白质、细胞代谢产生的大分子物质→回吸、收入→体循环
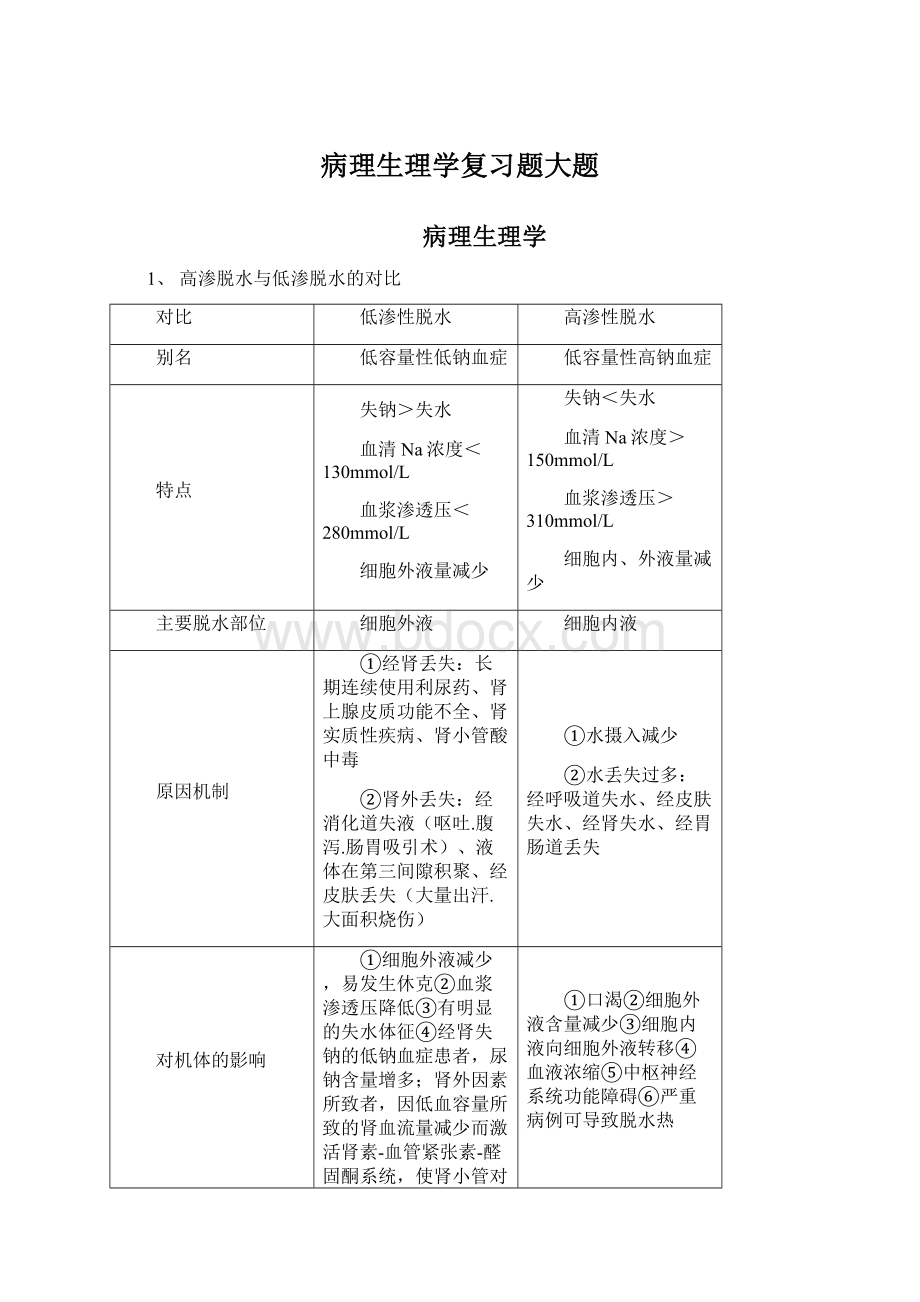
4、高钾血症与低钾血症对机体影响的对比
机体影响
低钾血症
高钾血症
对神经-肌肉的影响
急性
轻度:
倦怠、全身无力或无症状
重度:
迟缓性麻痹
机制:
细胞外钾浓度降低→细胞内外钾浓度差增大→静息状态钾外流增多→静息电位负值增大→静息电位和阈电位距离加大→神经肌肉兴奋性降低(处于超极化阻滞状态)
感觉异常、刺痛
轻度机制:
细胞外液钾浓度升高→[K⁺]i/[K⁺]e比值变小→静息状态钾外流减少→静息电位下降→静息电位和阈电位距离减小→兴奋性升高
肌肉软弱无力、迟缓性麻痹
重度机制:
细胞外液钾浓度急剧升高→K⁺]i/[K⁺]e比值更小→静息电位下降→静息电位和阈电位水平几乎相同→静息电位过小→细胞膜上快钠通道失活→去极化阻滞状态→不能兴奋
慢性
病程缓慢,[K⁺]i/[K⁺]e比值变化不大,静息电位基本正常,兴奋性无明显变化
细胞内外钾浓度梯度变化不大,[K⁺]i/[K⁺]e比值变化不大
对心肌的影响
心肌生理特点的改变
①兴奋性增高
②自律性增高
③传导性降低
④收缩性改变:
轻度增强、重度或慢性减弱
①兴奋性改变:
急性轻度增高、急性重度降低、慢性变化不明显
②自律性下降
④收缩性减弱
心电图的变化
典型:
①复极化2期的ST段压低
②复极化3期的T波低平、U波增高
③心室动作电位时间的Q-T或Q-U间期延长
严重:
还可见
①P波增高
②P-Q间期延长
③QRS波群增宽
①复极化3期的T波狭窄高耸
②心室动作电位时间的Q-T间期轻度缩短
③心房去极化的P波压低、增宽或消失
④房室传导的P-R间期延长
⑤心室去极化的R波降低
⑥心室内传导的QRS综合波增宽
心肌功能损害
心律失常;
心肌对洋地黄类强心药物敏感性增加
严重心律失常
对酸碱平衡的影响
细胞外液K⁺减少→细胞内液K⁺外排→外液H⁺内流→细胞外液碱中毒
细胞外液K⁺增多→细胞内液K⁺内流→外液H⁺外排→细胞外液酸中毒
尿液
肾小管上皮细胞内K⁺降低、H⁺升高→肾小管K⁺-Na⁺交换减弱、H⁺-Na⁺交换加强→尿排K⁺减少、排H⁺增加→加重代谢性碱中毒→尿液酸性
肾小管上皮细胞内K⁺升高、H⁺降低→肾小管K⁺-Na⁺交换加强、H⁺-Na⁺交换减弱→尿排K⁺增加、排H⁺减少→加重代谢性酸中毒→尿液碱性
与细胞代谢有关的损害
骨骼肌的损害
严重时,缺血缺氧性肌痉挛、坏死、横纹肌溶解、肌肉代谢障碍
无
肾脏的损害
形态上:
髓质集合管上皮细胞肿胀增生,严重者间质性炎症样表现
功能上:
尿浓缩障碍、出现多尿
5、PH正常时代表什么?
①酸碱平衡正常
②处于代偿性酸、碱中毒阶段
③同时存在程度相近的混合型酸、碱中毒,使pH变动相互抵消
6、代谢性酸中毒时机体有何代偿?
①血液的缓冲:
血液中增多的H⁺立即被血浆缓冲系统进行缓冲,缓冲碱不断被消耗。
②细胞内外离子交换的缓冲:
中毒2-4h后,约1/2的H⁺通过离子交换进入细胞内,被细胞内缓冲系统缓冲,K⁺向细胞外转移,维持内外电平衡,引起高血钾。
③肺的代偿调节(快):
H⁺→颈动脉体和主动脉体的化学感受器→呼吸中枢兴奋→呼吸深度、频率增加→排出CO2→[HCO3﹣]/[H2CO3]比值接近正常=pH趋向正常
④肾的代偿调节(慢):
肾排酸保碱的能力——肾加强泌H+、泌NH4+,重吸收HCO3-
→细胞外液HCO3-→肾小管上皮细胞碳酸酐酶、谷氨酰胺酶活性增强→尿中滴定酸、NH4﹢排出增加,重新生成HCO3-、肾小管泌NH4+增加→[HCO3-、]↑/PaCO2=pH↑
7、常用血氧指标的正常值是什么?
其变动有什么意义?
(1)正常值:
血氧分压(PO2):
PaO2—100mmHg、PvO2—40mmHg
血氧容量(CO2max):
20ml/dl
血氧含量(CO2):
CaO2—19ml/dl、CvO2—14ml/dl、CaO2-CvO2—5ml/dl
血红蛋白氧饱和度(SO2):
SaO2—95%~98%、SvO2—70%~75%
(2)变化意义:
动脉血氧分压
PaO2
血氧含量
CaO2
血氧容量CaO2max
动脉血氧饱和度SaO2
动-静脉氧差
CaO2-CvO2
低张性(乏氧性)缺氧
下降
正常或升高
正常或下降
血液性(等张性)缺氧
正常
循环性(缺血性)缺氧
升高
组织性(氧利用障碍性)缺氧
降低
8、缺血-再灌注损伤的发生机制是什么?
①缺血期:
ATP合成减少
嘌呤碱、细胞内酸性分解代谢产物增多
②再灌期:
a、恢复供氧产生自由基(自由基作用)
[1]缺血-再灌注导致自由基生成增多的机制
∙黄嘌呤氧化酶形成增多:
∙中性粒细胞聚集及激活:
中性粒细胞吞噬作用→耗氧增加→摄取的大多数氧→NADPH氧化酶、NADH氧化酶催化→接受电子形成氧自由基→杀灭病原微生物
∙线粒体膜损伤:
缺氧→胞内氧分压降低、ATP生成减少→Ca2+进入线粒体增多→线粒体氧化磷酸化障碍、细胞色素氧化酶系统失调→电子传递链受阻→氧经单电子还原→氧自由基增多(钙离子减少线粒体内Mn-SOD→对自由基消除能力降低)
∙儿茶酚胺自氧化增加:
儿茶酚胺的氧化产物产生具有细胞毒性的氧自由基
[2]自由基引起缺血-再灌注损伤机制
∙膜脂质过氧化增强:
i、破坏膜的正常结构(脂质过氧化→麽不饱和脂肪酸减少→不饱和脂肪酸与蛋白质比例失调;
膜液体性、流动性降低、通透性升高→钙内流增加)
ii、促进自由基及其他生物活性物质生成(膜脂质过氧化→磷脂酶C、D→膜磷脂降解→花生四烯酸代谢反应;
同时生成多种生物活性物质→促进再灌注损伤)
iii、改变血管正常功能(OH·
促进白细胞粘附血管壁→生成趋化因子、白细胞激活因子;
氧自由基灭活NO→影响血管舒张反应;
自由基促进组织因子生成释放→加重DIC)
iiii、减少ATP生成(线粒体功能障碍)
∙蛋白质功能抑制:
i直接抑制(自由基作用下,氧化蛋白和酶的巯基及氨基酸残基)
ii间接抑制(膜脂质发生交联聚合,间接抑制钙泵、钠泵、钙钠交换,使细胞肿胀、钙超载;
抑制膜受体,细胞信号传导障碍)
∙核酸及染色体破坏(OH·
):
自由基对细胞的毒性作用,表现为染色体畸形、核酸碱基改变、DNA断裂
b、Ca2+超载的作用
[1]缺血-再灌注导致钙超载的机制
∙Na⁺-Ca²
⁺交换异常:
i、直接激活(缺血时钠泵活性降低,细胞内Na⁺升高→再灌注时重获营养→胞内高Na⁺激活钠泵→激活Na⁺/Ca²
⁺交换蛋白→反向转运加速Na⁺外流、大量Ca²
⁺内流→胞内Ca²
⁺增多→细胞损伤)
ii、间接激活(缺血时无氧代谢H⁺增多→组织液、细胞内酸中毒,pH降低→再灌注时,组织液H⁺迅速下降、细胞内仍高H⁺→内外pH值梯度差显著→激活Na⁺/H⁺交换蛋白→促H⁺排除、Na⁺内流→胞内Na⁺增多→再灌注时恢复能量供应、pH值→促进Na⁺/Ca²
⁺交换→Na⁺外流、大量Ca²
⁺内流→加重胞内钙超载)
∙蛋白激酶C(PKC)激活:
内源性儿茶酚胺作用α1肾上腺素能受体、β肾上腺素能受体
∙生物膜损伤:
i、细胞膜损伤
缺血/再灌→膜外板与糖被膜分离
Ca2+→激活磷脂酶→膜磷脂降解膜通透性升高
自由基的膜脂质过氧化
ii、线粒体膜和肌浆网膜损伤
线粒体和SR释放Ca²
⁺升高、ATP产生减少→钙泵能量不足
iii、溶酶体膜损伤
严重缺血→溶酶体破裂→蛋白水解酶逸出→细胞自溶
钙超载→磷脂酶→膜磷脂降解→膜稳定性降低→膜通透性升高
溶酶体酶→血液循环→广泛细胞损伤
[2]钙超载导致缺血-再灌注损伤机制
∙细胞膜损伤:
钙超载→磷脂酶→膜磷脂降解→膜损伤(降解产物花生四烯酸、溶血磷脂增多→加重细胞功能紊乱)
线粒体摄取Ca²
⁺增加→消耗ATP增多→抑制氧化磷酸化→ATP减少
∙蛋白酶激活:
Ca2+→激活Ca2+依赖性蛋白酶→XD转变为XO→自由基生成增多
∙加重酸中毒:
Ca2+浓度升高→激活某些ATP酶→高能磷酸盐水解→释放大量H⁺→胞内酸中毒
∙其他:
心肌纤维收缩过度、再灌注性心律失常
c、炎症反应白细胞激活(白细胞作用)
[1]缺血-再灌注导致白细胞增多的机制
∙黏附分子生成增多
∙趋化因子生成增多
[2]白细胞介导缺血-再灌注损伤机制
∙微血管损伤:
微血管血流动力学改变、微血管口径改变、微血管通透性增高
∙细胞损伤
9、休克如何分期?
各期微循环的变化特点、机制及临床改变?
分期
缺血期(代偿期)
淤血期(进展期)
衰竭期(难治期)
变化特点
⑴微循环小血管强烈收缩痉挛;
毛细血管前的动脉收缩比毛细血管后的静脉明显,毛前阻>
毛后阻;
⑵组织灌流量减少,少灌少流,灌<
流;
⑶真毛细血管网关闭,A-V吻合支开放;
⑷组织缺血缺氧。
(1)小动脉和微动脉收缩减弱,毛细血管前括约肌松弛,微静脉仍然收缩;
毛前阻<
(2)组织灌流量减少,少灌少流,灌>
流;
(3)真毛细血管网大量开放;
(4)组织淤血、缺氧。
微血管麻痹、扩张,血流停止,不灌不流;
血小板及红细胞聚集,易形成DIC。
机制
收缩血管物质大量释放入血,引起血管收缩
⑴交感-肾上腺髓质系统兴奋,儿茶酚胺↑。
⑵RAS活动↑,Ang-Ⅱ生成↑
⑶ET分泌↑
⑷ADH↑
⑸TXA2生成↑MDF分泌↑等
⑴酸中毒使平滑肌对儿茶酚胺的敏感性↓,微血管舒张。
⑵缺血缺氧引起扩血管物质↑:
组胺↑,腺苷↑,K+↑、激肽、补体系统被激活。
⑶内毒素的作用(TNF、NO)
⑷血液流变学改变:
白细胞粘附、滚动;
红细胞和血小板粘附,血液浓缩,血流变慢。
与微血管麻痹、扩张,缺氧和酸中毒进一步加重有关。
变化影响
⑴维持血压
①微静脉和小静脉收缩,血库排空,起“自身输血”作用,增加了回心血量。
②组织液回流↑:
毛压↓,组织液反流入血管,起到“自身输液”的作用。
③水钠潴留:
ALDO和ADH↑,保水保钠。
④心输出量↑:
因心率↑、心收缩力↑。
⑤外周阻力↑
⑵血流重新分配,保证心脑血液供应
⑴心输出量及血压进行性下降
①血液淤滞,回心血量↓,心输出量↓,血压↓;
②微循环淤血,毛细血管压↑,“自身输液”停止。
③毛细血管通透性↑,血浆漏出,血液浓缩,血压↓。
④心肌收缩力↓,外周阻力下降引起血压↓。
⑵酸中毒导致淤血,淤血又加重酸中毒,促进休克恶化,进入失代偿期。
休克晚期出现DIC的原因
⑴血液流变学改变:
血液浓缩,血小板粘附聚集引起DIC;
⑵由于内皮受损,启动了内源性凝血系统;
⑶创伤引起组织因子释放入血,激活了外源性凝血系统;
⑷血细胞损伤加重了DIC。
临床表现
①神志:
清楚、紧张烦躁
②皮肤粘膜:
湿冷、潮湿、苍白
③脉搏:
快、细、弱
④血压:
正常、舒张压↑、脉压差↓
⑤呼吸:
浅快、费力
⑥尿量:
减少或正常
淡漠、迟钝
②皮肤黏膜:
紫绀、淤斑
细弱、摸不清
进行性下降、脉压差↓、测不出
呼吸困难
少尿、甚至无尿
①循环衰竭:
[1]BP很低或测不到
[2]脉搏细弱而频速
[3]静脉塌陷
②毛细血管无复流
③脏器功能障碍或衰竭
10、失控性(全身性瀑布式)炎症引起MODS的原因是什么?
①炎症细胞活化:
过度活化→浸润在组织中→释放氧自由基、溶酶体酶、炎症介质→组织细胞损伤→促进休克和MODS发生发展
②炎症介质增多:
a、细胞因子:
[1]启动瀑布式炎症级联反应[2]参与创伤后高代谢反应,引起发热、蛋白消耗、机体耗能增加[3]损伤组织细胞
b、脂类炎症介质:
[1]TXA2—血小板凝集、血管收缩—PGE2时肺微循环中血栓形成、肺动脉压升高、V/O失调;
PGE2—小血管扩张、血管壁通透性增加—局部炎症水中、抑制巨噬细胞功能;
PGI2—血管扩张、血管壁通透性增加→SIRS时炎性渗出和脓毒性休克低血压[2]LTB4—活化白细胞;
LTC4和LTD4—支气管平滑肌收缩[3]小剂量PAF—炎症细胞对炎症介质敏感性升高;
大剂量PAF—低血压、急性肺损伤
c、粘附分子:
SIRS时→内皮细胞→经TNF-α、IL-1等作用→ICAM-1表达增加30倍、E-选择素增加100倍→粘附激活的白细胞释放自由基、溶酶体酶→损伤细胞
d、血浆源性炎症介质:
[1]作用于全身各个组织、器官,引起功能紊乱[2]SIR发生时,补体、激肽、凝血、纤溶四个系统相互激活,不断加重细胞和器官功能障碍
e、氧自由基与一氧化氮:
[1]SIRS时白细胞激活和休克容量复苏后产生大量自由基,供给所有细胞成分、间接放大炎症效应[2]NO可稳定溶酶体膜、抵抗自由基损伤;
减少白细胞和血小板粘附、减少血管损伤;
舒张血管平滑肌、扩张血管、增加缺血器官灌注;
NO过量将引起血管麻痹性扩张、难治性低血压
f、抗炎介质:
SIRS时活化炎症细胞可产生促炎介质和抗炎介质,适度抗炎介质可抑制炎症反应,过量的抗炎介质抑制免疫系统功能,导致感染扩散
11、休克缺血期(缺血性缺氧期)为什么又叫休克代偿期?
12、DIC(弥漫性血管内凝血)的发病机制是什么?
①血管内皮细胞损伤,凝血、抗凝失调
②组织损伤,组织因子释放,激活外源性凝血系统,启动凝血过程
③血细胞大量破坏,血小板被激活(红细胞大量破坏释放促凝物质并生成凝血酶,白细胞被破坏释放组织因子)
④促凝物质进入血液
13、DIC出现高凝的机制是什么?
①DIC分三期(高凝期、消耗性低凝期、继发性纤溶亢进期),高凝期:
各种病因导致凝血系统激活,凝血酶产生增多,血液凝固性异常增高,微循环中产生大量微血栓。
②血液高凝状态是影响DIC发生发展的因素之一。
a、妊娠第三周开始,孕妇血液中血小板、凝血因子逐渐增多,AT-III、组织型纤溶酶原激活物、尿激酶型纤溶酶原激活物降低,胎盘产生PAI增多。
产科意外时,引发DIC。
b、酸中毒,损伤血管内皮细胞
c、酸中毒,血液ph值降低,凝血因子酶活性增强,肝素抗凝活性减弱,促血小板凝集,使血液处于高凝状态,促DIC发生。
14、试述DIC出现广泛出血的机制是什么?
①凝血物质被消耗而减少:
DIC发生过程中→大量血小板、凝血因子被消耗→肝脏、骨髓代偿性产生增多→若消耗过多→代偿不足→血中纤维蛋白原、凝血酶原、FV、FVIII、FX、血小板明显减少→凝血障碍→出血
②纤溶系统激活:
a、FXII激活→激肽系统激活→激肽释放酶产生→纤溶酶原变纤溶酶→激活纤溶系统
b、富含纤溶酶原激活物的器官,大量微血栓生成→器官缺氧缺血、变性坏死→释放大量纤溶酶原激活物
c、应激时,交感-肾上腺髓质系统兴奋→肾上腺素等增多→促进血管内皮细胞合成、释放纤溶酶原激活物
d、缺氧等→血管内皮细胞损伤→纤溶酶原激活物释放增多→激活纤溶系统→大量纤溶酶生成
e、纤溶酶为活性较强的蛋白酶→纤维蛋白降解、水解凝血因子→凝血障碍→出血
③纤维蛋白(原)降解产物生成:
a、凝血过程中,凝血酶使纤维蛋白原变成纤维蛋白单体,最终形成交联的纤维蛋白多聚体
b、纤溶系统激活后,纤溶酶水解纤维蛋白(原)产生各种片段,统称纤维蛋白(原)降解产物(FgDP或FDP)
c、FDP有明显抗凝作用:
X、Y、D片段可妨碍纤维蛋白单体聚合,Y、E片段有抗凝血酶作用
d、FDP中的多数碎片可与血小板膜结合,降低血小板的粘附、聚集、释放等
④微血管损伤:
DIC发生过程→各种原发病因,继发性的缺氧、酸中毒、细胞因子和自由基产生增多→微血管损伤→微血管壁通透性增强→出血
15、心衰的基本病因和诱因是什么?
(1)病因:
a、心肌收缩性降低:
心肌缺血或梗死、心肌炎、扩张性心肌病、药物毒性
b、心室前负荷过重:
瓣膜关闭不全、房室间隔缺损
c、心室后负荷过重:
高血压、主动脉缩窄、主动脉瓣狭窄、肺动脉高压、肺源性心脏病
d、心室舒张及充盈受限:
左心室肥厚、限制性心肌病、心室纤维化
(2)诱因:
a、代谢需要增加:
感染或发热、贫血、心动过速、妊娠及分娩
b、前负荷增加:
高钠饮食、过度输入液体、肾功能衰竭
c、后负荷增加:
高血压控制不良、肺动脉栓塞
d、损伤心肌收缩性:
使用负性肌力药物、心肌缺血或梗死、大量喝酒
16、心肌收缩力下降的基本机制是什么?
①心肌收缩相关蛋白改变:
a、心肌细胞数量减少:
[1]心肌细胞坏死——严重缺血缺氧、感染、中毒→溶酶体破裂→大量溶酶体酶释放→细胞成分自溶→心肌细胞坏死→心肌收缩力严重受损
[2]心肌细胞凋亡——心肌细胞凋亡直接引起心肌收缩力下降;
凋亡与心肌肥大共同作用→心肌肥厚与后负荷不匹配→室壁应力增大;
心力衰竭时,凋亡→室壁变薄→心室进行性扩大
b、心肌结构改变:
[1]分子水平——肥大心肌的表型改变、参与细胞代谢和离子转运的蛋白质合成减少
[2]细胞水平——心肌肥大的初期,心肌的组织结构基本正常。
过度肥大、增粗时,肌丝相比线粒体不成比例增加,肌节不规律叠加,显著增大的细胞核对相近肌节的挤压,致肌原纤维排列紊乱,心肌收缩力下降
[3]器官水平——衰竭时心室表现为心腔扩大、室壁变薄→心脏变形,乳头肌不能锚定房室瓣、主动脉和肺动脉瓣环扩大→功能性瓣膜反流→心室泵血功能降低→血流动力学紊乱→加重并参与心室重塑
②心肌能量代谢障碍:
a、能量生成障碍:
[1]衰竭晚期或终末阶段→心肌脂肪酸氧化明显下降→底物代谢从优先脂肪酸向葡萄糖转变→心肌有氧氧化功能受损→糖酵解加速→心肌能量生成减少
[2]冠心病引起的心肌缺血
[3]休克、严重贫血减少心肌供血供氧
[4]心肌肥大→线粒体含量减少、线粒体氧化磷酸化水平降低、毛细血管数量增加不足→肥大心肌产能减少
[5]VitB1缺乏→丙酮酸氧化脱羧障碍→心肌有氧氧化障碍→ATP生成不足
b、能量储备减少:
[1]心肌肥大初期,胞内磷酸肌酸与ATP含量可正常
[2]心肌肥大继续发展→产能减少、耗能增加(磷酸肌酸激酶同工型发生转换→磷酸肌酸激酶活性降低→储存形式的磷酸肌酸含量减少→能量储指标CP/ATP比值明显下降
c、能量利用障碍:
Ca²
⁺-Mg²
⁺-ATP酶活性降低(MLC-1胎儿型同工型增多、TnT4增多等心肌调节蛋白改变→肌球蛋白头部ATP酶活性降低→ATP产生障碍→心肌收缩力下降
③心肌兴奋-收缩耦联障碍
a、肌浆网钙转运功能障碍:
[1]肌浆网钙释放蛋白的含量或活性降低,Ca²
⁺释放减少
[2]Ca²
⁺-ATP酶含量、活性降低→肌浆网摄取Ca²
⁺减少→胞质内Ca²
⁺不可迅速降低、肌浆网储存Ca²
⁺减少→心肌舒张迟缓、心肌收缩Ca²
⁺供给不足(与前面分别对应)→抑制心肌收缩
b、细胞Ca²
⁺内流障碍:
[1]心肌去甲肾上腺素合成减少、消耗增加→含量下降
[2]β肾上腺素受体密度相对减少
[3]β肾上腺素受体对去甲肾上腺素敏感度降低
[4]以上→β肾上腺素受体兴奋→L型钙通道磷酸化降低→L型钙通道开放减少→Ca²
⁺内流受阻
[5]细胞外液K⁺与Ca²
⁺膜上竞争→高钾血症K⁺可阻止Ca²
⁺降低
c、肌钙蛋白与Ca²
⁺结合障碍:
[1]酸中毒、H⁺与肌钙蛋白亲和力大于Ca²
⁺→H⁺占据结合位点→胞质内Ca²
⁺上升达到收缩阈值、也无法与肌钙蛋白结合→兴奋-收缩耦联受阻
[2]酸中毒→高钾血症→减少钙离子内流
[3]H⁺升高→肌浆网中钙结合蛋白与Ca²
⁺亲和力增加→肌浆网在心肌收缩时释放Ca²
⁺不足
17、心衰时心脏及心脏外有哪些代偿?
(1)
- 配套讲稿:
如PPT文件的首页显示word图标,表示该PPT已包含配套word讲稿。双击word图标可打开word文档。
- 特殊限制:
部分文档作品中含有的国旗、国徽等图片,仅作为作品整体效果示例展示,禁止商用。设计者仅对作品中独创性部分享有著作权。
- 关 键 词:
- 病理 生理学 复习题
 冰豆网所有资源均是用户自行上传分享,仅供网友学习交流,未经上传用户书面授权,请勿作他用。
冰豆网所有资源均是用户自行上传分享,仅供网友学习交流,未经上传用户书面授权,请勿作他用。


 转基因粮食的危害资料摘编Word下载.docx
转基因粮食的危害资料摘编Word下载.docx
