 医院妊娠合并糖尿病医疗技术操作规范与报告.docx
医院妊娠合并糖尿病医疗技术操作规范与报告.docx
- 文档编号:1495997
- 上传时间:2022-10-22
- 格式:DOCX
- 页数:6
- 大小:19.64KB
医院妊娠合并糖尿病医疗技术操作规范与报告.docx
《医院妊娠合并糖尿病医疗技术操作规范与报告.docx》由会员分享,可在线阅读,更多相关《医院妊娠合并糖尿病医疗技术操作规范与报告.docx(6页珍藏版)》请在冰豆网上搜索。
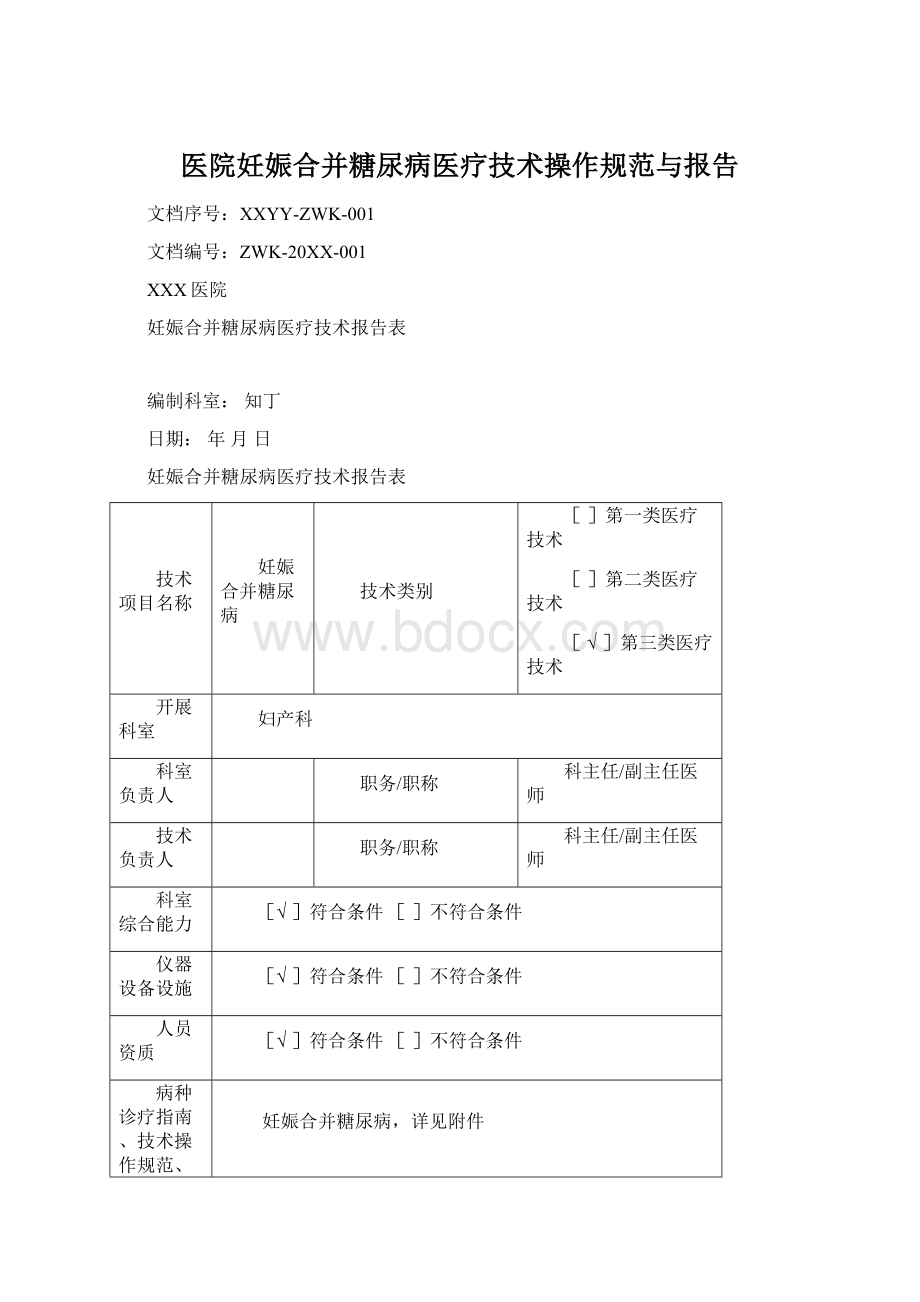
医院妊娠合并糖尿病医疗技术操作规范与报告
文档序号:
XXYY-ZWK-001
文档编号:
ZWK-20XX-001
XXX医院
妊娠合并糖尿病医疗技术报告表
编制科室:
知丁
日期:
年月日
妊娠合并糖尿病医疗技术报告表
技术项目名称
妊娠合并糖尿病
技术类别
[]第一类医疗技术
[]第二类医疗技术
[√]第三类医疗技术
开展科室
妇产科
科室负责人
职务/职称
科主任/副主任医师
技术负责人
职务/职称
科主任/副主任医师
科室综合能力
[√]符合条件[]不符合条件
仪器设备设施
[√]符合条件[]不符合条件
人员资质
[√]符合条件[]不符合条件
病种诊疗指南、技术操作规范、技术操作流程图
妊娠合并糖尿病,详见附件
适应症
无
禁忌症
无
主要并发症
详见附件
3年内是否发生医疗事故
[]是[√]否
20xx年病例数
124例
住院号或门诊号(列举5例)
ZY155509ZY164878ZY164375ZY164650ZY164785
报告科室
签字确认
审核人:
科室(印章):
妇产科
20xx年9月15日
医院技术管理委员会审核意见
审核人签字:
年月日
妊娠合并糖尿病
【概述】
妊娠合并糖尿病,包括在原有糖尿病的基础上合并妊娠(亦称为糖尿病合并妊娠),以及妊娠期糖尿病(GDM)。
GDM是指妊娠期首次发生或发现的糖尿病,1979年WHO将列为糖尿病的一个独立类型,包含一部分妊娠前已患有糖尿病但孕期首次被诊断的患者。
【诊断要点】
1.糖尿病合并妊娠
(1)妊娠前已确诊为糖尿病。
(2)妊娠前从未进行过血糖检查,孕期有以下表现者亦应高度怀疑为孕前糖尿病,待产后进行血糖检查以进一步确诊。
1)孕期出现多饮、多食、多尿,体重不升或下降,甚至并发酮症酸中毒,同时血糖明显升高,随机血糖在11.1mmol/L(200mg/dl)以上者。
2)妊娠20周之前,空腹血糖(FBG)升高达7.0mmol/L(125mg/dl)以上。
2.妊娠期糖尿病(GDM)
(1)50g葡萄糖负荷试验(50gGCT):
1)50gGCT的时间:
所有的非糖尿病孕妇,应在妊娠24〜28周常规做50gGCT。
具有GDM高危因素的孕妇,首次孕期检查时应进行50gGCT,血糖正常者,妊娠24周后重复50gGCT。
GDM的高危因素如下:
肥胖、糖尿病家族史、多囊卵巢综合征患者、早孕期空腹尿糖阳性、反复VVC、巨大儿分娩史、GDM史、无明显原因的多次自然流产史、胎儿畸形史、死胎史以及足月新生儿RDS分娩史等。
2)50gGCT的方法:
随机口服50g葡萄糖(溶于200ml水中,5分钟内服完),服糖1小时后抽取静脉血,查血糖。
血糖≥7.8mmol/L(140mg/dl)为50gGCT异常,应进一步行75g葡萄糖耐量试验(OGTT)。
1小时血糖≥11.1mmol/L(200mg/dl)的孕妇,应首先检杳空腹血糖(FBG),FBG≥5.8mmol/L(105mg/dl),不必再做OGTT了。
FBG正常者,应尽早做OGTT。
(2)75gOGTT:
50gGCT1小时血糖≥7.8mmol/L(140mg/dl)〜<11.1mmol/L(200mg/dl)或者50gGCT1小时血糖≥11.1mmol/L(200mg/dl),但FBG正常者,应及时做OGTT。
OGTT前3天正常饮食,每日碳水化合物在150〜200g以上,禁食8〜14小时后查FBG,然后将75g葡萄糖溶于200〜300ml水中,5分钟服完,服葡萄糖后1、2、3小时分别抽取静脉血,查血浆葡萄糖值。
空腹、服葡萄糖后1、2、3小时四项血糖值分别为5.6、10.6、9.2、8.1mmol/L(100、190、165、145mg/dl)。
(3)GDM的诊断:
符合下列标准之一,即可诊断为GDM。
1)两次或两次以上FBG≥5.8mmol/L(105mg/dl);
2)OGTT四项值中两项达到或超过上述标准;
3)50gGCT1小时血糖≥11.1mmol/L(200mg/dl)以及FBG≥5.8mmol/L(105mg/dl)。
4)妊娠期糖耐量受损或减低(GIGT):
OGTT四项值中任何一项异常。
(4)GDM的分级:
A1级:
FBG<5.8mmol/L(105mg/dl),经饮食控制,餐后2小时血糖<6.7mmol/L(120mg/dl)。
A2级:
FBG≥5.8mmol/L(105mg/dl)或者经饮食控制,餐后2小时血糖≥6.7mmol/L(120mg/dl),需加用胰岛素。
【治疗方案及原则】
1.妊娠前咨询糖尿病患者妊娠前应进行全面体格检查,包括血压、心电图、眼底、肾功能,确定糖尿病的分级,决定能否妊娠。
糖尿病患者已并发严重心血管病、肾功能减退或眼底有增生性视网膜病变者应避孕,若已妊娠,应尽早终止。
糖尿病肾病者,如果24小时尿蛋白定量小于1g,肾功能正常者;或者增生性视网膜病变已接受治疗者,可以妊娠。
准备妊娠的糖尿病患者,妊娠前应将血糖调整到正常水平。
在怀孕前口服降糖药者,应在孕前改用胰岛素控制血糖。
2,妊娠期治疗原则门诊确诊为GDM者,指导病人控制饮食,并收入院。
GIGT者可在门诊进行饮食控制,并监测FBG或餐后2小时血糖,血糖仍异常者应收入院。
(1)饮食控制:
妊娠期间的饮食控制标准为既能满足孕妇及胎儿能量的需要,又能严格限制碳水化合物的摄入,维持血糖在正常范围,而且不发生饥饿性酮症。
孕期每日总热量:
1800〜2200千卡,其中碳水化合物占50%〜55%,蛋白质20%〜25%,脂肪25%〜30%。
应实行少量、多餐制,每日分5〜6餐。
饮食控制3〜5天后测定24小时血糖(血糖轮廓试验),包括0点、三餐前半小时及三餐后2小时血糖水平和相应的尿酮体。
严格饮食控制后出现尿酮体阳性者,应重新调整饮食。
(2)胰岛素治疗:
根据血糖轮廓试验的结果,结合孕妇个体的胰岛素敏感性,合理应用胰岛素。
凡血糖值高于上限时,应用胰岛素或增加胰岛素用量。
胰岛素调整后,复查血糖。
血糖调整到正常后,每周监测血糖变化,血糖异常者再收入院,重新调整胰岛素用量。
(3)酮症治疗:
尿酮体阳性时,应立即检查血糖,因血糖高、胰岛素不足所并发的髙血糖酮症,治疗原则如下:
小剂量胰岛素持续静脉点滴,如果血糖大于13.9mmol/L(250mg/dl),应将胰岛素加入生理盐水,以4〜6U/h的速度持续静脉点滴,每1〜2小时检查一次血糖及酮体;血糖低于13.9mmol/L(250mg/dl)时,应用5%葡萄糖或糖盐,加人胰岛素(按2〜3g葡萄糖加入1U胰岛素)持续静点,直至酮体阴性。
然后继续皮下注射胰岛素,调整血糖。
补液和静点胰岛素治疗后,应注意监测血钾,及时补充钾。
对严重的酮症患者,应检查血气,了解有无酮症酸中毒。
(4)孕期化验检查及监测:
动态监测孕妇末梢微量血糖,必要时查尿酮体。
因孕妇肾糖阈下降,尿糖不能准确反映孕妇的血糖水平,孕期监测尿糖的意义不大。
1)糖化血红蛋白:
糖尿病合并妊娠者,每1〜2个月测定一次;GDM确诊后检查,根据孕期血糖控制情况决定是否复查。
2)糖尿病伴有微血管病变合并妊娠者,应在妊娠早、中、晚三个阶段进行肾功能、眼底检查和血脂测定。
GDM者在确诊时查血脂,血脂异常者应定期复查。
GDMA2者,孕期应检查眼底。
3)糖尿病合并妊娠者以及GDMA2,从孕32周起,每周1次NST,孕36周后每周2次〜3NST。
GDM或GIGT,孕36周开始做NST,NST异常者进行B超检查,了解羊水指数,必要时做胎儿脐动脉血流测定。
4)B超检查:
妊娠20〜22周常规B超检查,除外胎儿畸形。
妊娠28周后应每4〜6周复查1次B超,监测胎儿发育、羊水情况以及胎儿血流等。
5)羊膜腔穿刺:
确诊较晚或血糖控制不满意,以及其他原因需提前终止妊娠者,应在计划终止妊娠前48小时行羊膜腔穿刺术,了解胎儿肺成熟情况,同时羊膜腔内注射地塞米松10mg,以促进胎儿肺成熟。
(5)分娩时机及方式:
1)无妊娠并发症的GDMA1以及GIGT,在胎儿监测无异常的情况下,于孕39周左右收入院,在严密监测下等到预产期终止妊娠。
2)应用胰岛素治疗的孕前糖尿病以及GDMA2者,如果血糖控制良好,于孕37〜38周收入院,妊娠38周后检查宫颈成熟度,孕38〜39周终止妊娠。
3)并发子痫前期、羊水过多、胎盘功能不全,过去有死胎、死产史,可提前收入院,胎儿肺成熟后及时终止妊娠。
4)糖尿病伴微血管病变者,孕36周后入院,待胎儿肺成熟后及时终止妊娠。
5)分娩方式:
糖尿病本身不是剖宫产的指征,决定阴道分娩者应制定产程中分娩计划,产程中密切监测孕妇血糖、宫缩、胎心变化,避免产程过长。
6)选择性剖宫产手术指征:
糖尿病伴微血管病变、合并重度子痫前期或胎儿宫内发育受限(FGR)、胎儿窘迫、胎位异常、剖宫产史、既往死胎、死产史。
孕期血糖控制不好且胎儿偏大者、产前估计胎儿体重在4500g以上、为避免产伤,应剖宫产分娩。
(6)产程中及产后胰岛素的应用:
停用引产当天早餐前的中效胰岛素,择期剖宫产或临产后,应停用所有皮下注射的胰岛素,密切监测产程中血糖,每2小时测定血糖,维持血糖在4.4〜6.7mmol/L(80〜120mg/dl)。
血糖升高时检查尿酮体变化,根据血糖水平决定静脉点滴胰岛索的用量,见表5-1。
产后胰岛素的应用:
GDMA2级者产后复查FBG,FBG≥7.0mmol/L(125mg/dl),检查餐后血糖,根据血糖水平决定胰岛素用量。
孕前糖尿病产后胰岛素用量减少1/2〜2/3,并结合产后血糖水平凋整胰岛素的用量。
GDMA2或孕前糖尿病患者,产后输液可按每3〜4g葡萄糖加入1U胰岛素的比例,输液过程中动态监测血糖水平。
产后应用抗生素预防感染。
应鼓励糖尿病患者产后母乳喂养。
(2)新生儿处理:
1)新生儿生后易出现低血糖,出生后30分钟内进行末梢血糖测定。
2)所生的新生儿均按髙危儿处理,注意保暖和吸氧等。
3)提早喂糖水,尽早开始哺乳,动态监测血糖变化,以便及时发现低血糖,必要时以10%葡萄糖缓慢静点。
表5-1小剂置短效胰岛素在产程中持续静脉点滴
血糖(mg/dl)
血糖(mmol/L)
胰岛素量(U/h)
点滴液体(125ml/h)
100〜140
5.6〜7’8
1.0
5%葡萄糖乳酸林格液
140〜xx0
7’8〜10
1.5
生理盐水
xx1〜220
10〜12.2
2.0
生理盐水
>220
12.2
2.5
生理盐水
4)常规检查血红蛋白、血钾、血钙及镁、胆红素。
5)密切注意新生儿呼吸窘迫综合征的发生。
6)仔细检查新生儿,及时发现新生儿畸形。
3.GDM的产后随汸所有的GDM孕妇产后应检查空腹血糖,空腹血糖正常者产后6〜12周进行口服葡萄糖耐量试验(检查空腹以及服糖后2小时血糖),此时血糖仍异常者,可确诊为糖尿病合并妊娠。
知丁
- 配套讲稿:
如PPT文件的首页显示word图标,表示该PPT已包含配套word讲稿。双击word图标可打开word文档。
- 特殊限制:
部分文档作品中含有的国旗、国徽等图片,仅作为作品整体效果示例展示,禁止商用。设计者仅对作品中独创性部分享有著作权。
- 关 键 词:
- 医院 妊娠 合并 糖尿病 医疗 技术 操作 规范 报告
 冰豆网所有资源均是用户自行上传分享,仅供网友学习交流,未经上传用户书面授权,请勿作他用。
冰豆网所有资源均是用户自行上传分享,仅供网友学习交流,未经上传用户书面授权,请勿作他用。


 转基因粮食的危害资料摘编Word下载.docx
转基因粮食的危害资料摘编Word下载.docx
