 妊娠期糖尿病护理临床路径Word下载.docx
妊娠期糖尿病护理临床路径Word下载.docx
- 文档编号:14824392
- 上传时间:2022-10-25
- 格式:DOCX
- 页数:12
- 大小:24KB
妊娠期糖尿病护理临床路径Word下载.docx
《妊娠期糖尿病护理临床路径Word下载.docx》由会员分享,可在线阅读,更多相关《妊娠期糖尿病护理临床路径Word下载.docx(12页珍藏版)》请在冰豆网上搜索。
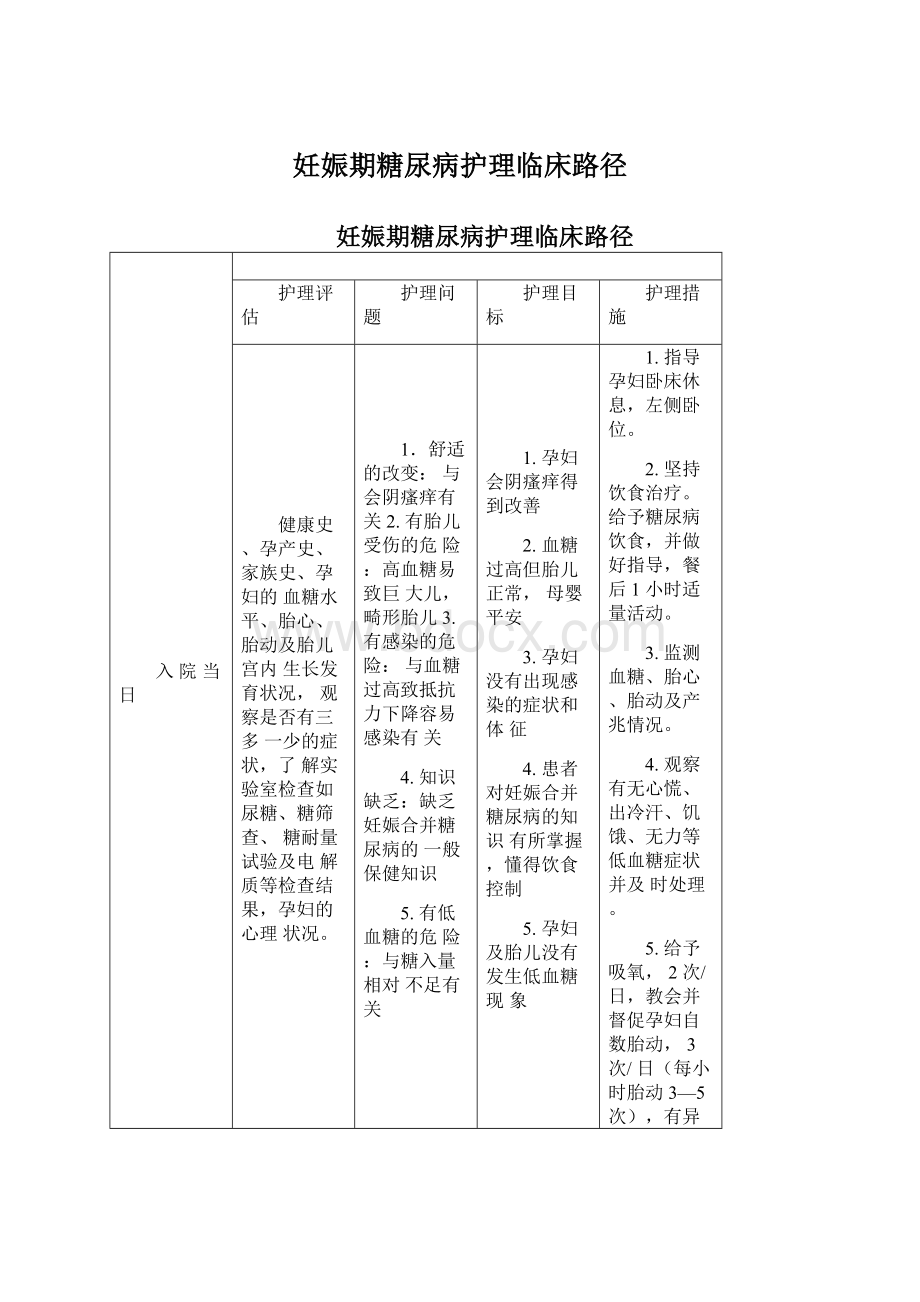
2.坚持饮食治疗。
给予糖尿病饮食,并做好指导,餐后1小时适量活动。
3.监测血糖、胎心、胎动及产兆情况。
4.观察有无心慌、出冷汗、饥饿、无力等低血糖症状并及时处理。
5.给予吸氧,2次/日,教会并督促孕妇自数胎动,3次/日(每小时胎动3—5次),有异常及时通知医生护士。
6.观察有无外阴瘙痒、阴道分泌物增多等,皮肤有无疖肿、毛囊炎等。
7.术前按医嘱给予地塞米松静脉注射以促使胎儿肺成熟,预防新生儿呼吸窘迫综合症。
手术前
天
生命体征、胎心、
胎动、宫缩、心理状态、血糖水平
1.知识缺乏:
缺乏剖宫产的相关知识。
2.焦虑:
与担心手术是否顺利及术后
1.孕妇对疾病治疗,护理知识增加。
2.孕妇焦虑程度减轻。
1.介绍手术经过、麻醉方式及术前、术中配合;
做好术前心理疏导,减少紧张、恐惧情绪,以便配合手术。
2.观察孕妇胎心、宫缩、血压、血糖情况。
3.术前8小时禁食,4小时禁水。
4.协助孕妇更衣、修剪指甲,取下活动义齿、首饰等物品。
恢复有关。
5.遵医嘱术前做好抗生素皮试,以便术中用药。
6.按腹部手术要求备皮,备血,留置导尿等。
手术当日
产妇生命体征、神志、皮肤、疼痛、尿管、心理社会状况。
1.疼痛:
与伤口、宫缩有关
2.潜在并发症:
产后出血
3.潜在并发症:
感染的危险
4.新生儿容易发生低血糖:
与脱离母体高血糖环境有关
5.产妇血糖升高:
与手术后机体应激性反应有关。
6.母乳喂养无效:
与喂养技能不熟练有关。
7.新生儿体温调节无效:
与环境温度过低,体温调节系统不成熟有关。
1.产妇疼痛缓解。
2.产妇生命体征平稳。
3.产妇体温正常,没有感染现象
4.新生儿血糖正常。
5.产妇血糖控制良好
6.产妇在护士协助下进行母乳喂养。
7.新生儿体温维持正常。
1.术后去枕平卧6小时,禁食6小时后给予忌糖、奶的低糖半流质,肠蠕动后改软食,逐渐过渡到普食(糖尿病饮食)。
2.严密监测生命体征,遵医嘱测量并记录血糖、血压、脉搏、呼吸等。
3.遵医嘱给予消炎、缩宫、止血、补液治疗。
4.观察并记录腹部伤口有无外渗,术后2小时按压宫底4次,观察阴道流血量、颜色并记录,如有异常及时汇报医师处理。
5.留置尿管24小时,观察并记录颜色、量,术后3天,每天会阴擦洗2次。
6.观察产妇伤口疼痛情况,使用镇痛泵者,应观察镇痛效果。
7.指导并协助新生儿母乳喂养,做好乳房异常的护理。
8.新生儿按早产儿护理。
注意保暖,提早喂糖水、早开奶。
出生后30分钟喂糖水10-30ml,以后每4小时1次,连续24小时。
手
术后
1
3天
产妇子宫收缩、腹部伤口、阴道流血、乳房、活动、饮食、心理状况。
新生儿喂养、排泄、肚脐、睡眠情况。
1.有感染的危险:
与手术有关
2.自理能力缺陷:
衣食起居受限,与手术及术后输液有关
3.乳汁分泌不足
4.血糖不正常
1.产妇体温正常,没有术后感染。
2.产妇能在家属的协助下给予自我护理。
3.产妇乳汁量能满足婴儿需求。
4.产妇血糖控制良好。
1.术后每天监测体温、脉搏、呼吸,每天3次。
2.保持床单元整洁,病室空气清新,每日通风2次,避免产妇受凉。
3.术后24小时取半卧位,拔出尿管后鼓励产妇下床活动,学会自我护理。
4.做好早吸吮、早接触,教会产妇正确的喂奶姿势及婴儿含接姿势。
5.按时监测产妇血糖,合理饮食控制,少食多餐,餐后适当活动。
手术后4
7天
产妇生命体征、子宫收缩、腹部伤口、活动、饮食、排泄、乳房、心理状况。
新生儿喂养,排泄,肚脐、睡眠、黄疸情况。
1.乳房胀痛:
未做到有效吸吮有关
2.便秘:
与术后活动减少、饮食量少有关
3.新生儿黄疸增高
12.3/13.0mg/dl
1.产妇乳汁分泌通畅。
2.产妇保持大便通畅。
3.新生儿黄疸恢复正常。
1.教会产妇正确的按摩乳房及挤奶方法。
2.专业照顾:
糖尿病饮食、活动、排泄指导。
3.健康教育:
产妇“坐月子”注意事项及新生儿护理注意事项。
4.加强新生儿喂养,促进大小便排泄,必要时遵医嘱予以茵栀黄降黄疸治疗。
出院日
产妇子宫复旧、腹部伤口、恶露、乳房、心理状况。
新生儿体温、体重、黄疸、吃奶、大小便
1.知识缺乏:
缺乏产褥期,糖尿病相关知识及随访知识。
晚期产后出血。
3.自我形象紊乱
1.产妇能掌握晚期产后出血的症状及处理。
2.产妇坚持饮食控制,少食含糖食物。
3.产妇能正确面对自己,保持良好心态。
1.病情观察:
子宫、伤口、恶露、乳房等情况。
2.健康教育:
产后操、随访时间及42天复诊及糖尿病相关知识。
3.新生儿护理、免疫接种及办理出生证流程。
4.心理护理。
相关知识:
1.妊娠期糖尿病:
是指在原有糖尿病的基础上出现合并妊娠症,或妊娠前为隐性糖尿病、妊娠后发展为糖尿病的情况。
属高危妊娠,对母儿均有较大危害。
2.妊娠期糖尿病病因:
(1)妊娠期血容量增加、血液稀释,胰岛素相对不足;
胎盘分泌的激素(胎盘生乳素、雌激素、孕激素等)在周围组织中具有抗胰岛素作用,妊娠
期糖尿病比较容易发生酮症酸中毒。
(2)分娩期宫缩大量消耗糖原以及产妇进食减少,容易发展为酮症酸中毒。
(3)产褥期由于胎盘排出以及全身内分泌激素逐渐恢复到非妊娠期水平,胰岛素的需要量相应减少,若不及时调整用量,极易发生低血糖。
3、病史与体格检查:
因此有下列情况时,应注意有糖尿病的可能性。
(1)糖尿病的家族史:
有血统关系的家族成员中患糖尿病的人数越多,孕妇患此病的可能性也越大。
与糖尿病的存在有一定关系。
对
(2)经产妇过去有反复流产、不明原因的死胎或死产史、新生儿死亡、巨大儿、羊水过多或胎儿畸形等病史,这些病人进行尿糖、血糖及糖耐量测定,以便及时确定诊断。
(3)临床表现:
妊娠期有三多症状(多饮、多食、多尿),或外阴阴道假丝酵母菌感染反复发作,孕妇体重>
90kg,本次妊娠并发羊水过多或巨大胎儿者,应警惕合并糖尿病的可能。
4.GDM分娩时机:
(1)不需要胰岛素治疗的GDM孕妇,无母儿并发症的情况下,严密监测到预产期,未自然临产者采取措施终止妊娠。
(2)妊娠前糖尿病及需胰岛素治疗的GDM者,如血糖控制良好,严密监测下,妊娠38-39周终止妊娠;
血糖控制不满意者及时收入院。
(3)有母儿合并症者,血糖控制不满意,伴血管病变、合并重度子痫前期、严重感染、胎儿生长受限、胎儿窘迫,严密监护下,适时终止妊娠,必要时抽取羊水,了解胎肺成熟情况,完成促胎儿肺成熟。
5.糖尿病诊断标准:
妊娠合并糖尿病分期目前采用1994年美国妇产科医师协会(ACOG)推荐的分类,其中B-H分类按照普通使用White分类法。
根据糖尿病的发病年龄、病程、是否存在血管合并症、器官受累等情况进行分期,有助于估计病情的严重程度及预后。
A级:
妊娠期出现或发现的糖尿病
B级:
显性糖尿病,20岁以后发病,病程小于10年,无血管病变。
C级:
发病年龄在10-19岁,或病程达10-19年,无血管病变。
D级:
10岁以前发病,或病程≥20年,或者合并单纯性视网膜病。
F级:
糖尿病肾病
R级:
有增生性视网膜病变。
H级:
糖尿病性心脏病。
此外,根据母体血糖控制情况进一步将GDM分为A1与A2两级:
A1级:
空腹血糖(FBG)<
5.8mmol/L,经饮食控制,餐后2小时血糖<
6.7mmol/L。
A1级GDM母儿合并症较少,产后糖代谢异常多能恢复正常。
A2级:
经饮食控制,FBG≥5.8mmol/L,餐后2小时血糖≥6.7mmol/L,妊娠期需加用胰岛素控制血糖。
A2级GDM母儿合并症较多,胎儿畸形发生率增加。
治疗措施
孕期检查早孕时,如伴有高血压、冠状动脉硬化、肾功能减退或有增生性视网膜病变者,则应考虑终止妊娠。
如允许继续妊娠,患者应在高危门诊检查与随访,孕28周前,每月检查一次;
孕28周后每2周检查一次。
每次均应作尿糖、尿酮体、尿蛋白以及血压和体重的测定。
糖尿病孕妇一般应在孕34~36周住院,病情严重,更应提前住院[3]。
饮食治疗是糖尿病的一项基础治疗,不论糖尿病属何类型和病情轻重或有无并发症,是否在用胰岛素治疗,都应严格执行和长期坚持饮食控制。
(1)总热量与食物成分:
首先按病人身高计算标准体重。
公式:
[身高(cm)-100]×
0.9=标准体重(kg)。
(2)植物粗纤维:
糖尿病食谱中宜加入适量植物粗纤维。
药物治疗
糖尿病患者约有90%在妊娠期需用胰岛素,其余患者单用饮食控制已足够。
2004年美国妇产科学会(ACOG)关于GDM和糖尿病合并妊娠的胰岛素治疗指南:
1.GDM,经饮食治疗后,若间隔2周≥2次空腹血糖≥90mg/dl、餐后1小时血糖≥120mg/dl,可启动胰岛素治疗。
6.糖尿病诊产科处理:
(1)产科处理:
包括整个妊娠期对胎儿和母体的监护。
计划分娩前48小时测定L/S比值。
(2)终止妊娠的问题:
①母体方面:
如糖尿病经治疗后不能有效地被控制时,或伴有先兆子痫、羊水过多、眼底动脉硬化、肾功能减退时,应考虑终止妊娠;
②胎儿方面:
妊娠合并糖尿病胎儿往往在孕36~38周时死亡,因此为了使胎儿在子宫内死亡的发生率减至最低限度,一般认为
需要在37周左右终止妊娠。
有报道认为属于White分类A级无并发症者可等待足月自然分娩。
(3)分娩方式:
糖尿病程度较轻,用药后获得控制,情况稳定,胎盘功能良好,胎儿不过大,则可妊娠至足月,经阴道分娩。
如果糖尿病病史在10年以上,病情比较严重,胎儿过大,有相对性头盆不称,胎盘功能不良,有死胎或死产史,引产失败者应考虑剖宫产。
7.新生儿处理:
糖尿病孕妇新生儿娩出时应有新生儿专科医生在场,因为这些婴儿常常有窒息,需要吸粘液、气管插管和加压用
- 配套讲稿:
如PPT文件的首页显示word图标,表示该PPT已包含配套word讲稿。双击word图标可打开word文档。
- 特殊限制:
部分文档作品中含有的国旗、国徽等图片,仅作为作品整体效果示例展示,禁止商用。设计者仅对作品中独创性部分享有著作权。
- 关 键 词:
- 妊娠期 糖尿病 护理 临床 路径
 冰豆网所有资源均是用户自行上传分享,仅供网友学习交流,未经上传用户书面授权,请勿作他用。
冰豆网所有资源均是用户自行上传分享,仅供网友学习交流,未经上传用户书面授权,请勿作他用。


 《巴黎圣母院》3000字读书心得范文.docx
《巴黎圣母院》3000字读书心得范文.docx
